Данное пособие предназначено для военных врачей, фельдшеров и санитарных инструкторов, участвующих в подготовке и оказании медицинской помощи раненым и пострадавшим на первых этапах эвакуации.
А также для всех специалистов подразделений специального назначения, выполняющих задачи в зоне вооруженных конфликтов.
В книге проведен обзор современных средств и приемов оказания помощи на поле боя. Описаны правила их применения в различных ситуациях в условиях меняющейся тактической обстановки. Даны рекомендации по комплектованию индивидуальных и групповых аптечек.
1. ПОЛЕВАЯ МЕДИЦИНА НА СТРАЖЕ ЖИЗНИ
Военная медицина, как и вся цивилизация, постоянно развивается, совершенствуя свои навыки и средства для спасения жизни и здоровья раненых. Вводятся новые принципы оказания помощи, анализируется опыт современных локальных конфликтов, используются новейшие разработки, уделяется все большее внимание подготовке специалистов.
Особую роль здесь играют первичные действия непосредственно на поле боя. В полевой медицине даже есть понятие «золотой час»: если в течение первого часа после ранения будет оказана полноценная медицинская помощь, это спасет жизни 90% пострадавших солдат.
Медики Израиля вообще сократили «золотой час» до 43 минут, что привело к заметному росту числа спасенных жизней. Так, если во время «Войны Судного дня» в 1973 году умерли до 35% раненных солдат ЦАХАЛ, то во время операции «Несокрушимая скала» в июле – августе 2014 года безвозвратные потери среди раненых не превысили 6% (Ровенских Д.Н., Усов С.А., 2020).
О том как быстрые и качественные действия спасают жизни товарищей рассказывает военврач майор Павел Катаев: «Первое, что я сделал, это приказал осторожно спустить всех раненых вниз и занять позиции в прикрытии, охраняя здание и не стреляя без причин. Все это происходило в течение, может быть, не более минуты, но казалось вечностью. Было более 20 пострадавших, из них 8 тяжело раненых, у одного оторваны обе руки и раздроблены ноги.
Мы сразу начали делать хирургические и реанимационные процедуры для спасения их жизней. Затем я связался с начальником медслужбы Южного военного округа, доложил ему о состоянии раненых, уточнив, специалистов какого профиля, например, микрохирургов, нужно срочно подготовить в больницах для приема раненых.
Как только меня отпустили на побывку домой после завершения боевых действий, я в первую очередь поехал в больницу, зашел в реанимационное отделение к тому тяжелому раненому. Увидел, что руки ему пришили (к сожалению, только одна из них прижилась, вторую пришлось ампутировать), поднял простыню и увидел, что ноги на месте, и вздохнул с облегчением».
Современные армии достигли больших успехов в тактической медицине. На поле боя используется портативный сканер УЗИ для обнаружения внутренних кровотечений, измеритель сатурации крови кислородом для проверкисостояния раненых, детектор углекислоты для проверки эффективности искусственного дыхания.
Некоторые страны уже используют порошковые заменители крови. Большое преимущество данной технологии состоит в том, что в отличие от порций донорской крови, требующих охлаждения или заморозки, порошок плазмы крови можно брать с собой прямо на поле боя. Пакет порошка плазмы и бутылка жидкости – вот все, что нужно для приготовления водного раствора.
 Не остался без внимания и болевой шок. Израильская армия использует новое средство — «Актик», основанное на фентаниле, в 100 раз более сильном чем морфий. Это лекарство кладется под язык раненому, и боль исчезает минимум на час. Не приводит к падению кровяного давления, что является одной из проблем использования морфия и его производных (Ровенских Д.Н., Усов С.А., 2020).
Не остался без внимания и болевой шок. Израильская армия использует новое средство — «Актик», основанное на фентаниле, в 100 раз более сильном чем морфий. Это лекарство кладется под язык раненому, и боль исчезает минимум на час. Не приводит к падению кровяного давления, что является одной из проблем использования морфия и его производных (Ровенских Д.Н., Усов С.А., 2020).
Большой вклад в развитие военной медицины внесла разработка протоколов оказания помощи (Tactical Combat Casualty Care). Она систематизировала действия при появлении раненого, разделив помощь на три этапа: «под огнем», «во временном укрытии», «на этапе длительной эвакуации». Этот принцип является основой всей современной полевой медицины.
Тактическая медицина требует самого серьезного подхода в подготовке специалистов, оказывающих первые этапы помощи раненым. Особое внимание следует уделить медицинскому обеспечению подразделений специального назначения ввиду их автономности при выполнении части задач. В условиях, кода просто невозможна быстрая эвакуация, приходится несколько часов, а иногда и суток, действовать своими силами и средствами (Смирнов А.А., Трошко И.В., 2014 г.).
В таких условиях необходимо не только хорошо подготовить медика в группе и оптимизировать носимый состав медицинских средств, не менее важно обучить каждого специалиста подразделения основам оказания помощи и реанимационных мероприятий на поле боя.
Такую комплексную задачу и ставит перед собой данная книга, предназначенная не только для медицинских специалистов, но и для каждого сотрудника специального подразделения, который просто обязан быть профессионалом в своем деле.
2. ВЫВОДЫ ИЗ ИСТОРИИ ОКАЗАНИЯ ПОМОЩИ РАНЕНЫМ В ЛОКАЛЬНЫХ КОНФЛИКТАХ
Структура летальности на этапах медицинской эвакуации в период войны в Афганистане отражала общие закономерности, характерные для нее в аналогичных локальных военных событиях последних десятилетий. Наибольшее число раненых погибало непосредственно в районе боевых действий. Всего умерло раненых 25,4 %. Из них 23,2 % на догоспитальном этапе (91%), 2,2% – на этапах квалифицированной медицинской помощи.
Аналогичные величины летальности приведены в отчетах по медицинскому обеспечению военных конфликтов на Фолклендских островах, Ближнем Востоке, Алжире, Вьетнаме (Клочков Н.Д., 1991).
В условиях ведения боевых действий в Афганистане в структуре основных причин смерти (патологоанатомическом профиле) на поле боя (817 наблюдений) ведущую роль играли огнестрельные ранения (81,2%). Анализ структуры огнестрельной травмы показал, что она складывалась в основном из пулевых (47%), взрывных (30 %) и осколочных (23%) ранений.
В структуре непосредственных причин смерти отмечали смертельную травму (69,1%), кровопотерю (14,3%), а также кровопотерю и шок (7,3%), шок (2,8%), асфиксию (1,5%).
Распределение летальных исходов по срокам их наступления показало, что в целом на поле боя смерть наступила в первые 30 минут у 81% погибших, к концу первого часа – у 90%, а к исходу второго часа – в 96% всех летальных исходов. Из рассказов очевидцев и данных гистологического исследования внутренних органов следует, что на поле боя моментально убито незначительное число военнослужащих. Не требует специального доказательства, что своевременное и качественное медицинское пособие, в том числе реанимационное, может замедлить или даже предотвратить наступление смерти.
Однако несомненно, что сама скорость наступления смерти ограничивает возможность оказания такого пособия. Вероятно этим и объясняется, что до 60% павших на поле боя не получили медицинскую помощь вообще (Клочков Н.Д., 1991).
Важный элемент танатологического анализа — изучение типов терминальных состояний, которые отождествляются с механизмами смерти. Эта часть анализа наиболее трудна, но все же была выполнена на материалах патологоанатомических вскрытий и исследований 81 павшего на поле боя.
Танатологический анализ летальных исходов после травм (ранений), наступивших на догоспитальном этапе, в сопоставлении со сроками наступления смерти, ведущей локализацией повреждения, а также с оценкой адекватности оказания медицинской помощи позволил выделить группу так называемых «потенциально спасаемых». Пострадавшие с ранениями, в принципе совместимыми с жизнью, могли бы остаться в живых, если бы своевременно и правильно им оказали первую медицинскую помощь, а также вынесли с поля боя и доставили на этап оказания квалифицированной медицинской помощи.
Анализ летальных исходов на полях боев в Афганистане показал, что их (погибших по причине неадекватности догоспиталь-ной помощи) удельный объем составил не менее 10%. При этом у 90% непосредственной причиной смерти явилась наружная кровопотеря, связанная с повреждением кровеносных сосудов конечностей со сроком наступления смерти в среднем свыше 60 минут после получения травмы. Реже встречающимися причинами смерти у данного контингента оказались асфиксия кровью, рвотными массами, западение языка, а также гемопневмоторакс и другие осложнения.
В значительной степени возникновение летальных исходов у данной категории связано с объективными трудностями в оказании медицинской помощи, обусловленными сложными условиями оперативно-тактической обстановки. Помимо объективных причин возникновения дефектов медицинской помощи имеются и субъективные, такие как недостаточная обученность военнослужащих методам оказания само- и взаимопомощи, недостаток кровоостанавливающих жгутов у медиков и их слабая специальная подготовка.
При анализе результатов аутопсии 4596 военнослужащих США, погибших в результате боевой травмы в период с 2001 по 2011 годы установили, что в 70, 3% случаев причиной смерти была минно-взрывная травма, а в 22,1% – пулевое ранение. Потенциально предотвратимые смерти составляли 24,3%, из них 81% от кровотечения, 10-15% от напряженного пневмоторакса, обструкции дыхательных путей и других респираторных расстройств (Истбридж Б., 2020).
Таким образом массивное кровотечение, напряженный пневмоторакс и обструкция дыхательных путей были главными причинами потенциально предотвратимых смертей во время боевых действий в Ираке и Афганистане.
Подводя итоги
□ Наибольшее число раненых погибало на догоспитальномэтапе – 91%;
□ Ведущей причиной смерти стали огнестрельные ранения – 81,2% (пулевые и минно-взрывные);
□ В первые 30 минут погибало 81% раненых, в первый час – 90%, в первые два часа – 96%;
□ Кровотечение составляло 81% среди непосредственных причин смерти. Пневмоторакс и обструкция верхних дыхательных путей – 10-15%;
□ На госпитальном этапе основной причиной смерти (64,4%) были уже инфекционные заболевания;
□ Были выявлены множество фактов общей недостаточной обученности специалистов и плохого оснащения медицинским имуществом.
Ввиду таких данных требуется особое внимание уделить:
□ Скорости оказания помощи (правило «золотого часа»необходимо сократить как минимум до 45 минут);
□ Качеству остановки кровотечения и восполнения объема циркулирующей крови;
□ Качественной профилактике инфекционных осложнений уже на первых этапах;
□ Повышать уровень подготовки и обеспечения специалистов.
3. КРОВОТЕЧЕНИЕ. СРЕДСТВА ОСТАНОВКИ КОРРЕКЦИИ
Выделяют артериальное кровотечение (пульсирующее излияние крови из раны), венозное (кровотечение из раны потоком), капиллярное, паренхиматозное (при ранении паренхиматозных органов: печень, селезенка, поджелудочная железа, легкие, почки) и смешанное. Может быть наружное и внутреннее.
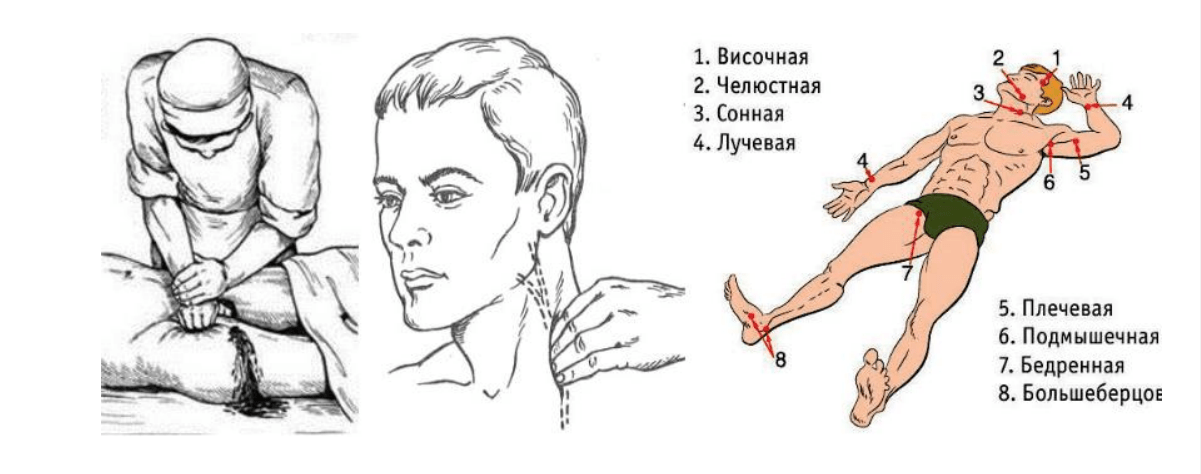
3.1. Пальцевое прижатие
В качестве взаимопомощи осуществляется тремя пальцами на верхних конечностях и шее, на нижних – рукой и весом тела.
 3.2. Наложение жгута
3.2. Наложение жгута
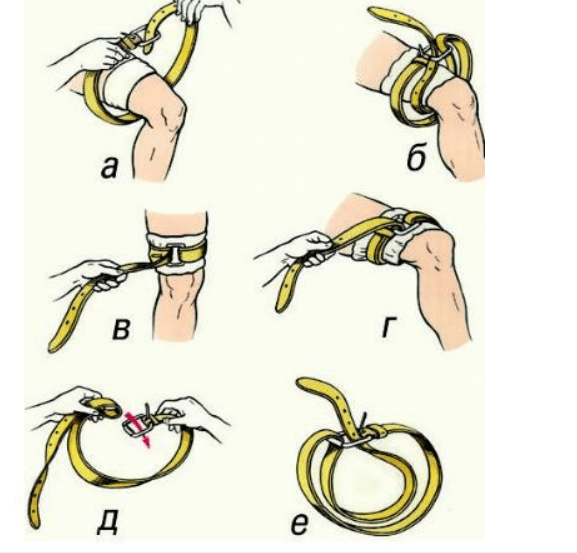
Наложение жгута осуществляется по правилам:
На 5-7 см выше раны (не эффективно в нижней трети бедра и голени – зона мыщелков, а также запястья);
Накладывается на одежду (только один слой) или подкладку;
Первый тур давящий, остальные фиксирующие. После чего завязывается на два узла (жгут «Эсмарха» и «Альфа»);
Сразу (при первой возможности) указывается время фломастером на лбу («Ж-17.20»);
Накладывается на 30 минут в любой сезон (каждые 30 минут на 3-15 минут ослабление с контролем, в том числе пальцевым прижатием; если после ослабления кровотечение не возобновляется, ограничиться давящей
повязкой с оставлением жгута на месте);
Не закрывать повязкой жгут. Транспортная иммобилизация обязательна;
Максимальное утепление конечности с наложенным жгутом, использовать грелки (при ослаблении жгута холодная
кровь поступит в весь кровоток);
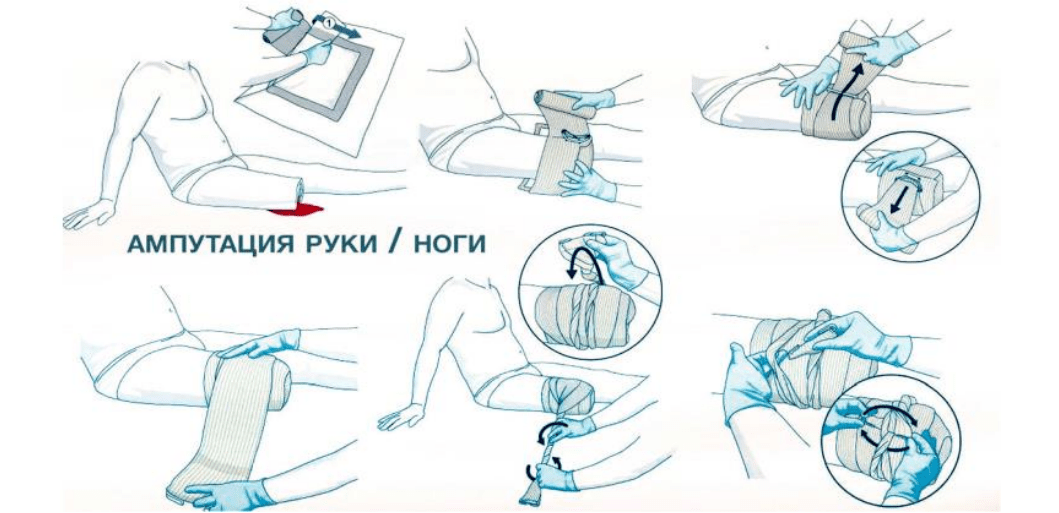
При полном отрыве конечности жгут накладывается максимально близко и не снимается (не ослабляется).
 Жгут «Эсмарха» нельзя носить на открытом воздухе, после частого использования теряет свойства, может лопнуть при сильном растяжении. При сильном кровотечении соскальзывает с окровавленной конечности;
Жгут «Эсмарха» нельзя носить на открытом воздухе, после частого использования теряет свойства, может лопнуть при сильном растяжении. При сильном кровотечении соскальзывает с окровавленной конечности;
 Жгут «Альфа» можно накладывать на голую кожу, однако слишком короткий и эффективно используется только на верхних конечностях;
Жгут «Альфа» можно накладывать на голую кожу, однако слишком короткий и эффективно используется только на верхних конечностях;
 Жгут «RATS» самый быстрый в наложении. Его эффект самый сильный, даже через несколько слоев одежды, но он травматичный;
Жгут «RATS» самый быстрый в наложении. Его эффект самый сильный, даже через несколько слоев одежды, но он травматичный;
 Жгут САТ – Combat Application Tourniquet;
Жгут САТ – Combat Application Tourniquet;
Жгут SOFTT – Special Operation Forces Tactical Tourniquet;
 SWAT-Torniquet (stretch-растянуть, wrapобернуть, tuck-подвернуть) более эффективно по сравнению с остальными работает в подмышечной и паховой области;
SWAT-Torniquet (stretch-растянуть, wrapобернуть, tuck-подвернуть) более эффективно по сравнению с остальными работает в подмышечной и паховой области;
 MAT Tourniquet – полужесткий турникет для остановки артериальных кровотечений на конечности. Предусмотрено наложение одной рукой;
MAT Tourniquet – полужесткий турникет для остановки артериальных кровотечений на конечности. Предусмотрено наложение одной рукой;
 BLACKHAWK Integrated Tourniquet System – ITS. Типа CAT, вмонтированный в рукава
BLACKHAWK Integrated Tourniquet System – ITS. Типа CAT, вмонтированный в рукава
и брюки на двух уровнях.
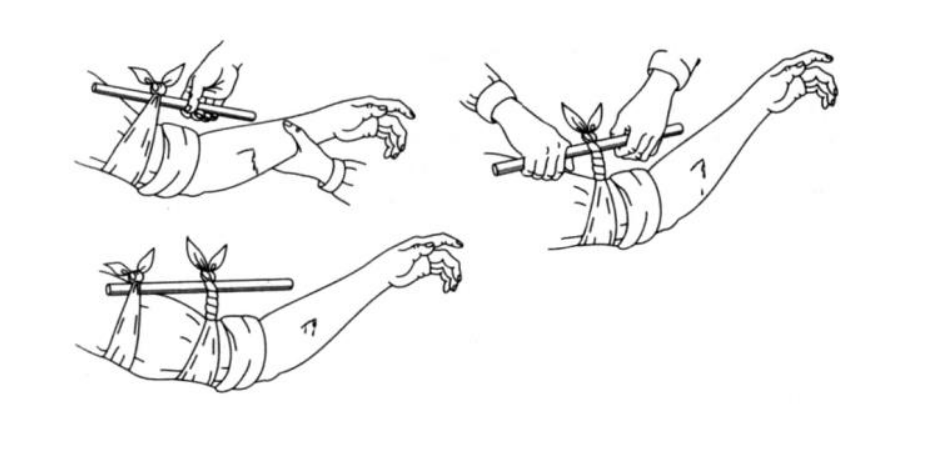
При отсутствии жгута возможно применение подручных средств. Эффективно используются брючные ремни и жгут-закрутка. Для изготовления закрутки можно взять веревку, шнурки, кусок ткани, завязать по правилам наложения жгута, только без компрессии.
 Вставить в узел палку и сдавливать до прекращения кровотечения из раны. Затем зафиксировать другим узлом для предотвращения раскручивания.
Вставить в узел палку и сдавливать до прекращения кровотечения из раны. Затем зафиксировать другим узлом для предотвращения раскручивания.
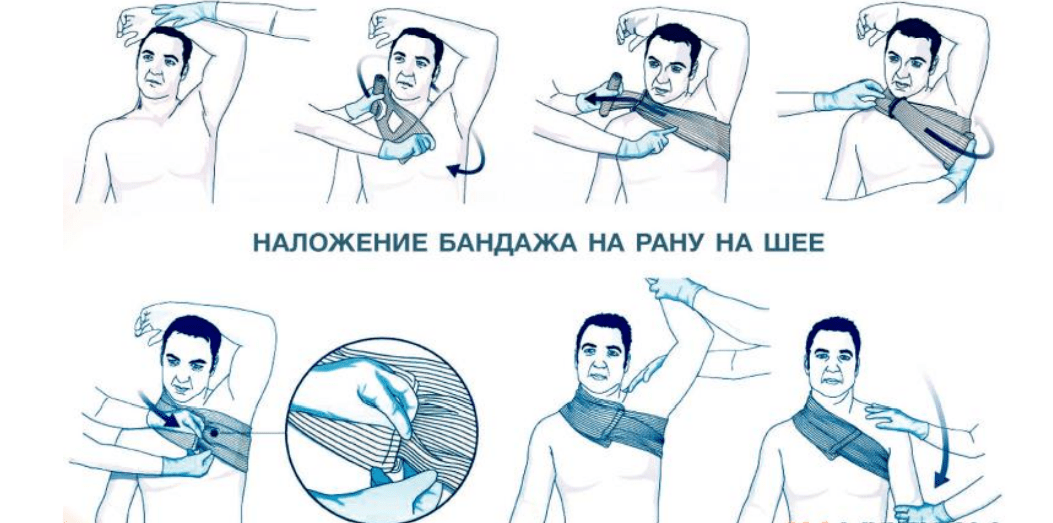
 Наложение жгута на шею имеет свои особенности: накладывается ниже раны, через преграду (руку), а также необходима дополнительная точка давления (ИПП, бинт, пистолетный магазин и др.) в проекции артерии.
Наложение жгута на шею имеет свои особенности: накладывается ниже раны, через преграду (руку), а также необходима дополнительная точка давления (ИПП, бинт, пистолетный магазин и др.) в проекции артерии.
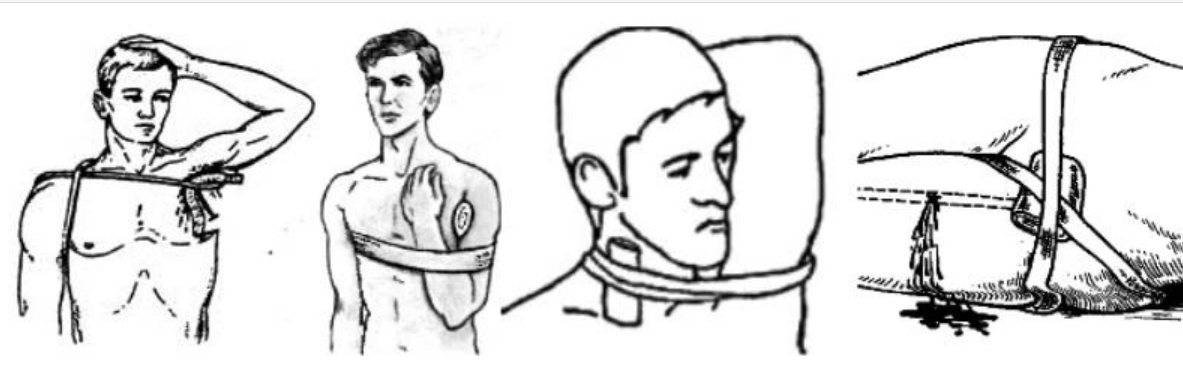 На паховую и подмышечную область жгут накладывается в виде восьмерки (первый тур вокруг раны – кровоостанавливающий, второй – вокруг туловища – фиксирующий). Плотно свернутую ватно-марлевую подушку, ИПП, бинт (и др.) подложить под жгут для создания давления на место повреждения.
На паховую и подмышечную область жгут накладывается в виде восьмерки (первый тур вокруг раны – кровоостанавливающий, второй – вокруг туловища – фиксирующий). Плотно свернутую ватно-марлевую подушку, ИПП, бинт (и др.) подложить под жгут для создания давления на место повреждения.
При венозном кровотечении (наружном) накладывается давящая повязка (так же дополнительно создать точку давления в зоне повреждения) и придается возвышенное положение конечности.
3.3. Местные гемостатические средства (МГС)
Из опыта современных локальных конфликтов, как правило, МГС применялись при ранениях смежных областей (область плечевого сустава, таза), а также конечностей — там, где наложение бинта, в том числе с дополнительной тампонадой раны марлевыми салфетками, не позволяло обеспечить уверенный гемостаз. В этом случае оставлять жгут на повреждённой конечности на время транспортировки было недопустимо, так как это могло привести к её ампутации (В. В. Бояринцев, Дежурный А.И., 2015 г.).
Общими чертами применения всех МГС без исключения является (Самохвалов И. М., 2017 г.):
Необходимость плотного контакта их непосредственно с кровоточащим сосудом (то есть помещение как можно больше в глубину раны);
Необходимость давления на область раны (место их применения) в течение 3-5 минут с начала применения для более уверенного образования тромба;
Желательность применения вместе с ними жгута или иного способа временной остановки кровотечения — это существенно облегчает тампонаду раны. Кроме того, согласно многочисленным научным исследованиям, именно пониженное давление крови в области применения МГС обеспечивает более надёжный гемостаз;
Желательность наложения поверх них пакета перевязочного медицинского с эластичным бандажом любой модели — они обеспечивают более плотное прижатие тканей в месте ранения и соответственно — более быстрый и надёжный гемостаз;
При наложении эластичных перевязочных пакетов надо быть аккуратным, чтобы не затянуть их слишком туго. Он может пережать кровеносные сосуды не хуже жгута. В этом случае, спустя 5–7 минут после наложения эластичного перевязочного пакета, его можно снять и наложить повторно, с гораздо меньшей степенью растяжения.
Существует несколько форм используемых МГС. Порошкообразные средства при применении обычно насыпаются на поверхность бинта и прибинтовываются к поверхностным ранам или заталкиваются в глубину раны (тампонируются). Бинты и салфетки аналогично размещаются на или в ране. Аппликатор концом вводится в рану, поршнем из него выдавливается в глубину раны кровоостанавливающий состав (больше половины), после этого, плавно вытаскивая, выводится остальная часть. Сверху он прижимается опять же бинтом или салфеткой. Если порошок не зафиксировать бинтом, то его вымоет током крови и кровоостанавливающего действия он не окажет.
Широкое распространение получили МГС на основе хитозана. Они обладают высокой эффективностью при остановке массивного наружного кровотечения. Хитозан — вещество, получаемого на основе содержащегося в панцирях насекомых и ракообразных хитина. Помимо гемостатических, хитозан обладает неспецифическими антибактериальными, противогрибковыми и противовирусными свойствами, а также может стимулировать регенерацию тканей.
Наиболее эффективными препаратами отечественного производства на основе хитозана являются: «Гемофлекс», «Гемостоп» и «Гемохит».

«Гемостоп» производится ФГУП Научно-производственный центр «Фармзащита» ФМБА России. Среди недостатков прежде всего – высокая температура в месте применения, которая неизбежно вызывает ожог. В случае ранений головы и туловища последствия могут быть более тяжёлыми. Известны случаи быстрой гибели бойцов сразу после применения «Гемостопа», после ранения в голову и живот. При оказании помощи он был помещён в самую глубину раны (в частности, непосредственно в головной мозг пострадавшего и в брюшную полость), а в области применения он вызывает нагрев тканей до 70 градусов, что явилось первоочередной причиной смерти (Евич Ю.Ю., 2015 г.).
«Гемофлекс Комбат» во всех случаях тяжёлых ранений с повреждением крупных, в том числе магистральных, кровеносных сосудов, обеспечивал надёжный, быстрый гемостаз, в том числе и в тех случаях, когда тампонада раневого канала марлевым бинтом была неэффективной. Не вызывает термических повреждений в отличие от «Гемостопа». Не теряет свои свойства в открытом виде долгое время (больше недели), что случается с другим гемостатиком из хитозана – Celox.
В частности, «Гемофлекс Комбат» был применён в случае, когда боец получил сквозное пулевое ранение в область правого плеча (Евич Ю.Ю., 2015 г.): «Сразу же после ранения был наложен жгут, произведена внутримышечная инъекция обезболивающего (кеторол), после чего за ним была направлена эвакуационная группа на автотранспорте. Спустя 30 минут с момента ранения боец был доставлен к месту эвакуации. Ему было произведено обезболивание и предпринята попытка тампонады раны марлевым бинтом, так как отправка на дальнейший этап со жгутом сочтена нежелательной в плане прогноза сохранения конечности. Попытка оказалась безуспешной – сразу после удаления бинта началось массивное кровотечение.
Жгут был наложен повторно, после чего произведена тугая тампонада раневого канала одним пакетом «Гемофлекс Комбат», причём была израсходована половина пакета. После тампонады произведено прижатие области раны в течение 3-х минут, вслед за этим на рану туго наложен пакет перевязочный медицинский индивидуальный с эластичным бандажом. Зафиксирована немедленная устойчивая остановка кровотечения. После снятия жгута кровотечение не возобновлялось, больной доставлен в госпиталь без прерывания кровообращения в конечности». Так же в других многочисленных ситуациях для тампонады ран при сильном артериальном кровотечении обычно было достаточно одной упаковки «Гемофлекс Комбат» (О. Н. Эргашев, А. И. Махновский, 2017 г., Евич Ю.Ю., 2015 г.).
Celox (Великобритания) – так же содержит морской биополимер хитозан. Выпускается в виде порошка (Celox Granules), бинта (Celox Gauze и Celox Gauze Z-fold), в шприц-тюбике — так называемом аппликаторе (Celox-A), комплект из порошка и марлевой повязки (Celox Pro). Обладает достаточно высокой эффективностью, способен останавливать массивные кровотечения (например из бедренной артерии — в течение 3-х минут). После применения расщепляется в организме без следа и без образования каких-либо токсичных продуктов (Самохвалов И. М., 2017 г.).
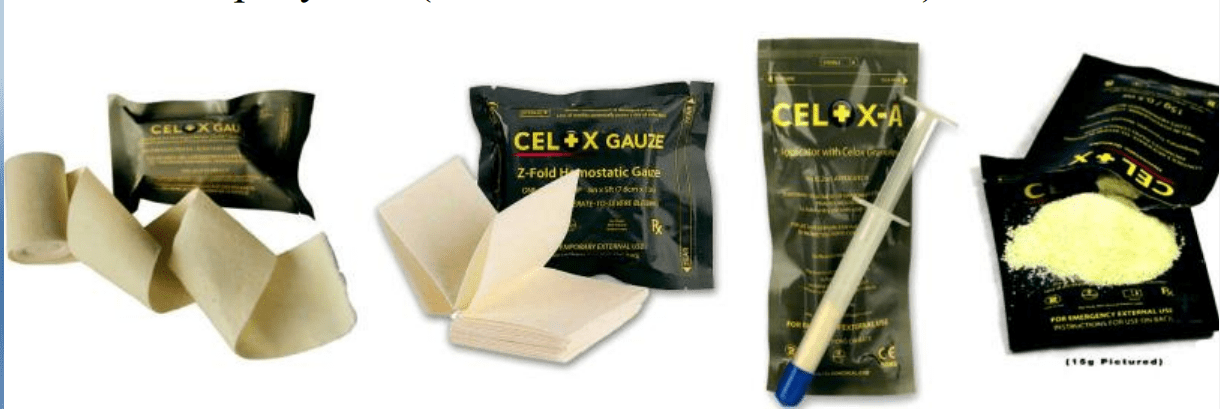 Celox не использует естественную систему регуляции агрегатного состояния крови, что может быть положительным моментом, так как он действует даже в тех случаях, когда работа этой системы по каким-либо причинам нарушена. Не вызывает экзотермических реакций – что уменьшает риск ожогов тканей. Эффективен при низких температурах (Самохвалов И. М., 2017 г.).
Celox не использует естественную систему регуляции агрегатного состояния крови, что может быть положительным моментом, так как он действует даже в тех случаях, когда работа этой системы по каким-либо причинам нарушена. Не вызывает экзотермических реакций – что уменьшает риск ожогов тканей. Эффективен при низких температурах (Самохвалов И. М., 2017 г.).
Что касается упаковки с гранулами Celox, то они бывают по 2 г – для небольших ран, по 15 г – при пулевых и резаных ранах, отрывах кисти и стопы, по 30 г – при полном отсечении бедра или плеча. Нельзя засыпать в грудную клетку, брюшную полость (склеивают плевру). Так же нельзя использовать при ранениях в голову. Их тяжело поместить в глубь раны, поэтому использование только поверхностное.
Аппликатор Celox используется только при ранении конечностей, шеи и паха (так же нельзя засыпать в брюшную, грудную полость и применять при проникающих ранениях головы). Но он заметно эффективнее гранул без аппликатора, так как позволяет поместить их в самую глубь раны – непосредственно к поврежденной артерии и обеспечить там тугое наполнение препаратом. При использовании аппликатора необходимо погрузить его максимально глубоко в рану и выдавить чуть больше половины средства. Затем, постепенно вытаскивая его, использовать оставшуюся часть и наложить тугую повязку.
При венозных и капиллярных кровотечениях можно использовать коллагеновые губки. Рекомендуется применение израильского производства, так как они больше и эффективнее.
МГС QuikClot изготавливаются на основе цеолита (США). Его использование затрудняет первичную хирургическую обработку раны и требует удаления вещества полностью, включая мелкие частицы (при Celox такой необходимости нет) (Самохвалов И. М., 2017 г., Евич Ю.Ю., 2015 г.).
Гемостатик WoundStat – на основе смектина (США). Обладает самым сильным эффектом, но вызывает возникновение тромбоэмболических осложнений после его применения, а также значительные повреждения стенок сосудов (что затрудняет последующие сосудистые реконструктивные операции) (Самохвалов И. М., 2017 г., Евич Ю.Ю., 2015 г.).
При непрекращающемся кровотечении необходимо использовать транексамовую кислоту в дозировке 15 мг/кг. Для этого 4 ампулы по 5 мл растворить в 0,5-1 л кристаллоидного раствора и ввести во время выполнения инфузии при восполнении объема циркулирующей крови (при этом нельзя смешивать с антибиотиками в одном пакете раствора).
Выводы:
Из перечисленных выше препаратов наиболее выраженным кровоостанавливающим действием и наименьшим количеством побочных эффектов обладают препараты на основе хитозана — Celox в различных модификациях и отечественный «Гемофлекс Комбат». Препараты QuikClot, WoundStat высокоэффективны, но обладают рядом негативных воздействий. При недостаточной эффективности остановки кровотечения необходимо использовать транексамовую кислоту (4 ампулы по 5 мл) в течение первого часа.
3.4. Перевязочный материал
Olaes Modular Bandage (США,Tactical Medical Solutions – TMS) – 950 руб.
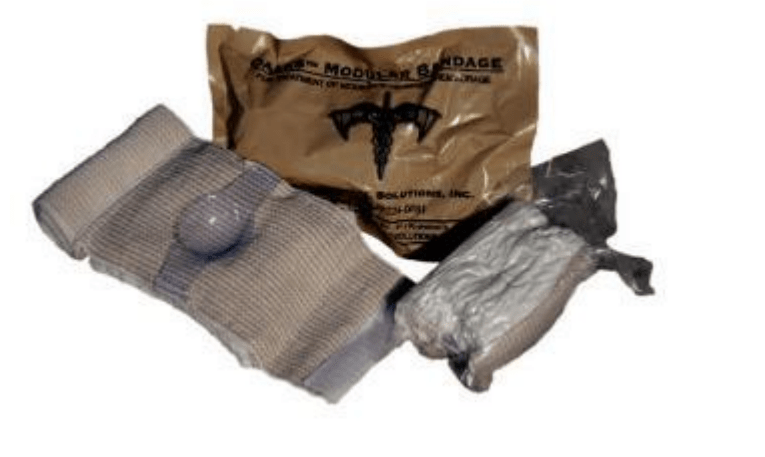 В комплект входит трехметровый марлевый бинт, съемная защитная
В комплект входит трехметровый марлевый бинт, съемная защитная
пластиковая прокладка и клапан давления (нет необходимости осуществлять дополнительное давление в ручную при применении гемостатических средств с хитозаном). Если необходимо использовать только бинт, дополнительные приспособления можно легко отсоединить. Бинт крепится без использования крючков или зажимов, что ускоряет оказание помощи. Контролирующие ленты Velcro предотвращают самопроизвольную размотку бинта и обеспечивают комфорт во время применения.
Blast Bandage (США, TMS) – 1000 руб.
 Повязка BlastBandage была разработана для обеспечения возможности закрыть место травматической ампутации, ожога или большой раны. Покрывает площадь 50Х50 см, но пакуется в размер обычного широкого бинта. Blast Bandage может полностью закрыть спину или грудь пострадавшего. Может быть использован для сокрытия органов брюшной полости минимизируя потери тепла и влаги. Оборудован специальными «тормозами», предотвращающими
Повязка BlastBandage была разработана для обеспечения возможности закрыть место травматической ампутации, ожога или большой раны. Покрывает площадь 50Х50 см, но пакуется в размер обычного широкого бинта. Blast Bandage может полностью закрыть спину или грудь пострадавшего. Может быть использован для сокрытия органов брюшной полости минимизируя потери тепла и влаги. Оборудован специальными «тормозами», предотвращающими
случайное развертывание бинта, что особенно важно в стрессовых ситуациях и уменьшает шанс сползания во время движения.
Control Wrap (США, TMS) – 390 руб.
 Имеет клейкий состав в ленте, что предотвращает разматывание и ослабление повязки.
Имеет клейкий состав в ленте, что предотвращает разматывание и ослабление повязки.
Z-PAK Gauze (США, TMS) – 500 руб.
 Представляет собой хлопковую марлю с повышенными сорбционными свойствами.
Представляет собой хлопковую марлю с повышенными сорбционными свойствами.
FCP (Израильские повязки-бандажи) – 800-1700 руб.
Имеется петля для самостоятельного наложения.
Выпускается в следующих форматах:
1. С одной подушечкой (для обычных травм):
● Повязка 4″ (FCP-01) (10 см) – для конечностей;
● Повязка 6″ (FCP-02) (15 см) – для конечностей;
● Повязка 12″ (FCP-09) (30 см) – для обширных травм груди
или спины (абдоминальная).
2. С двумя подушечками (для сквозных ранений – одна подушечка на входное отверстие, вторая на выходное):
● Повязка 4″ (FCP-07);
● Повязка 6″ (FCP-05).
 ППИ «Аполло» – 390 руб.
ППИ «Аполло» – 390 руб.
 Имеется отверстие для создания дополнительного давления и самостоятельного наложения. Однако при практическом применении израильский бандаж оказался эргономичней и немного быстрее в применении.
Имеется отверстие для создания дополнительного давления и самостоятельного наложения. Однако при практическом применении израильский бандаж оказался эргономичней и немного быстрее в применении.
iTClamp (Канада, iTraumaCare) – 5500 руб.
 Устройство для остановки кровотечений, которое можно использовать на конечностях, в подмышечной и паховой области, на голове и шее. Устройство закрывает края раны, чтобы минимизировать дальнейшую потерю крови.
Устройство для остановки кровотечений, которое можно использовать на конечностях, в подмышечной и паховой области, на голове и шее. Устройство закрывает края раны, чтобы минимизировать дальнейшую потерю крови.
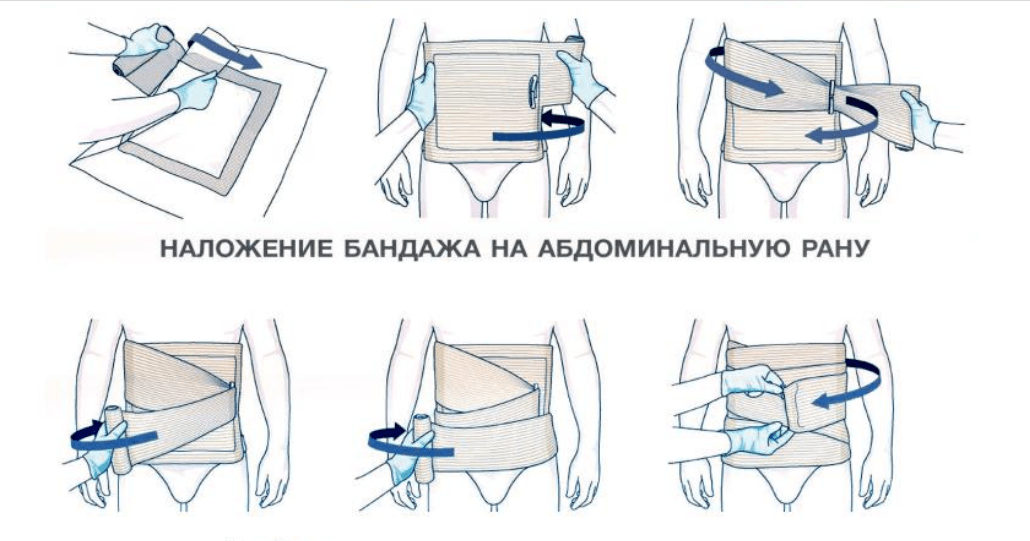
*При повязке на живот ничего инородного не извлекать! Петли кишечника не погружать обратно, только аккуратно обмотать смоченными салфетками. Наложить сверху повязку (тугое бинтование не производим). Пить и есть не даем. Перенос в полусидячем положении.
3.5. Повязки
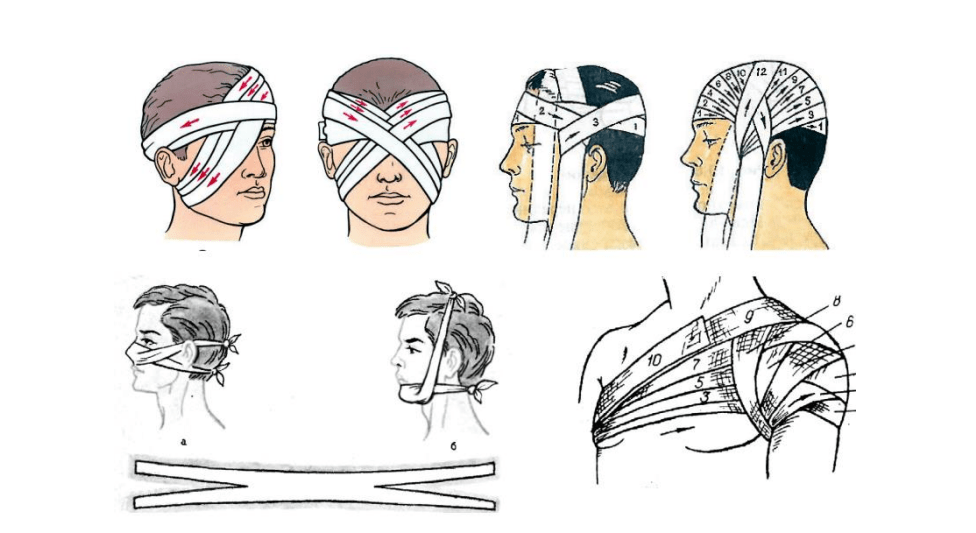
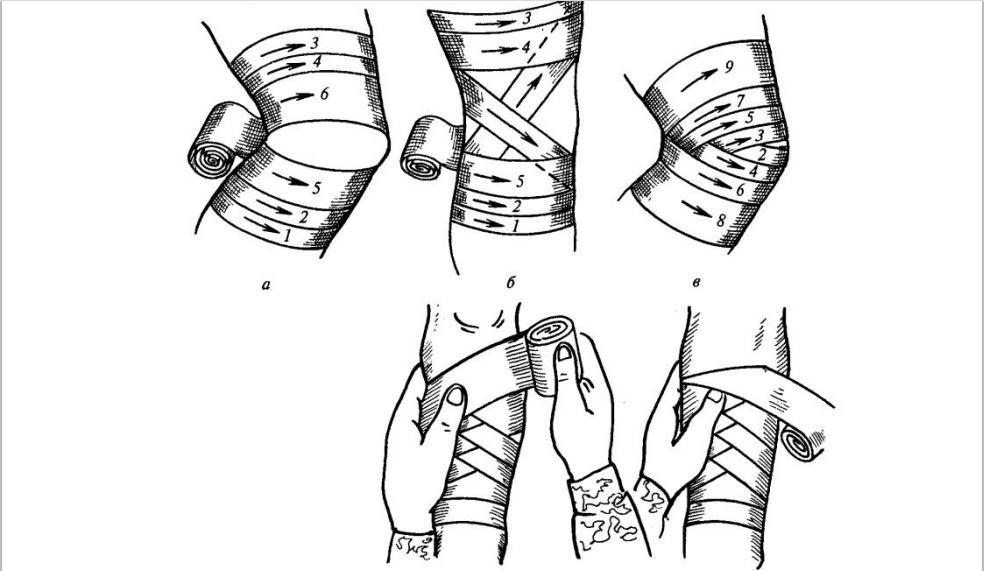
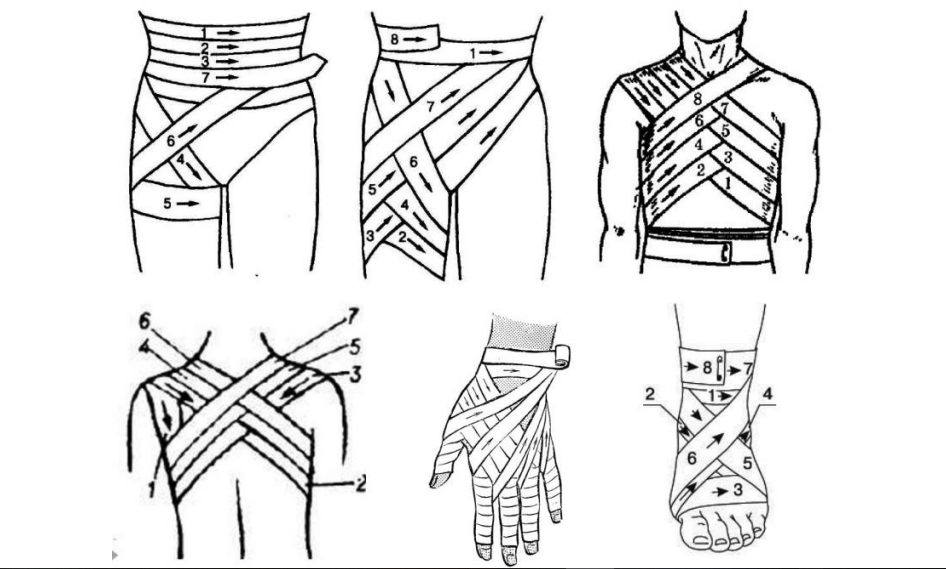
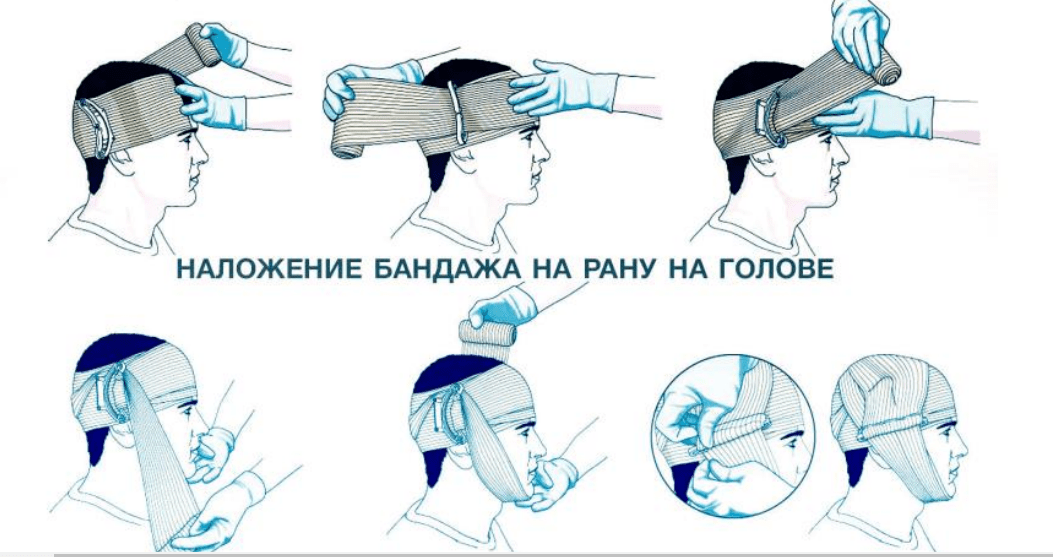
Правила наложения
1. Необходимо выбрать соответствующий размер бинта (при повязке на палец – 5-7 см шириной, на голову — 10 см, на бедро – 14 см и т.д.);
2. Повязку накладывают от периферии к центру, от неповреждённого участка к ране;
3. При наложении повязки головка бинта должна находиться в правой руке, полотно – в левой. Головка бинта должна быть открытой, что способствует равномерному ровному раскатыванию бинта. Свободная длина полотна не должна превышать 15-20 см;
4. Любую повязку начинают с наложения циркулярных туров для закрепления начала бинта;
5. Туры бинта накладывают слева направо (по отношению к бинтующему), при этом каждый последующий тур обычно перекрывает предыдущий;
6. При наложении повязки на конические участки конечности следует делать перегибы бинта;
7. Фиксировать (завязывать) концы бинта не следует на области раны, на сгибательных и опорных поверхностях.
Готовая бинтовая повязка должна удовлетворять следующим требованиям:
● должна надёжно выполнять свою функцию (фиксация перевязочного материала на ране, иммобилизация, остановка кровотечения и др.);
● повязка должна быть удобной для больного;
● должна быть красивой, эстетичной.
 «Локус» – отечественная разработка в сфере перевязочных материалов. Пенополиуретановое покрытие с нанобемитом. При нанесении на рану вспененная субстанция толщиной 1,5 см полимеризуется (застывает) в течение 4-5 минут. Не допускает вторичного инфицирования, обладает антимикробным действием, обезболивающим эффектом и ускоряет регенерацию ткани. Применяется при ранении, ожоге и язве, не сковывая движения. Не требует дополнительной фиксации и других манипуляций в ране (в т.ч. наложения других повязок). Применяется при отсутствии кровотечения умеренной силы.
«Локус» – отечественная разработка в сфере перевязочных материалов. Пенополиуретановое покрытие с нанобемитом. При нанесении на рану вспененная субстанция толщиной 1,5 см полимеризуется (застывает) в течение 4-5 минут. Не допускает вторичного инфицирования, обладает антимикробным действием, обезболивающим эффектом и ускоряет регенерацию ткани. Применяется при ранении, ожоге и язве, не сковывая движения. Не требует дополнительной фиксации и других манипуляций в ране (в т.ч. наложения других повязок). Применяется при отсутствии кровотечения умеренной силы.
Перевязка (смена повязки)
При снятии старой повязки следует исходить из двух основных принципов: минимум неприятных ощущений для больного и соблюдение норм асептики.
Для безболезненного снятия повязки следует не оказывать давления на область раны, не совершать резких движений. При присыхании повязки к обширным ранам в ряде случаев производят её отмачивание растворами антисептиков (3% пероксид водорода, 2-3% борная кислота и пр.).
Снятие верхних нестерильных слоёв повязки (бинт, марля) осуществляют руками в перчатках (все процедуры выполняются в резиновых перчатках!). После этого снять стерильный перевязочный материал, непосредственно контактирующий с раной. Производить все дальнейшие манипуляции с раной можно только стерильным инструментом.
Обязательный компонент любой перевязки – меры по профилактике её вторичного инфицирования. Для этого края кожи вокруг раны обрабатывают антисептиком. Обычно для этого используют этиловый спирт, спиртовой раствор йода, бриллиантовый зелёный. При этом обработку производят достаточно широко: на 3-5 см от краёв раны с обязательной обработкой всех швов, а также дренажей на протяжении 5 см от поверхности кожи. Если назначение перевязки заключается только в профилактике вторичной инфекции, после указанной обработки накладывают защитную асептическую повязку.
3.6. Определение степени кровопотери

3.7. Основы восполнения объема циркулирующей крови (ОЦК)
● Кровотечение до 0,5 л не вызывает серьезных изменений. Свыше 3 л кровопотеря считается невосполнимой;
● Вводить сначала 0,5 л коллоидного раствора (дольше находиться в сосудистом русле и жидкость не уходит в ткани) (рефортан, стабизол, волювен, инфукол), затем 1-1,5 л кристаллоидного раствора (рингер-лактат, лактасол, 0,9% раствор натрия хлорида, 5% раствор глюкозы, мафусол);
● Изначально вливать от 250 мл в минуту (струйно). При стабилизации давления более 90 мм. рт .ст. переходить на капельное введение;
● При травмах головы объем солевых растворов уменьшить в два раза, а глюкозу и коллоиды запрещено вводить;
● Зимой кристаллоидные растворы замерзают, а коллоидные еще и теряют свои свойства. Поэтому необходимо использовать нагревательные элементы (химические грелки, пластины на аккумуляторных батареях). Желательно поддерживать температуру
растворов не ниже 18 градусов (для предотвращения охлаждения раненого при инфузии). Возможно также размещение под одеждой в специальных карманах;
● Показателями эффективности инфузионной терапии является: систолическое давление не ниже 90 мм.рт.ст, пульс до 100 уд. в мин.
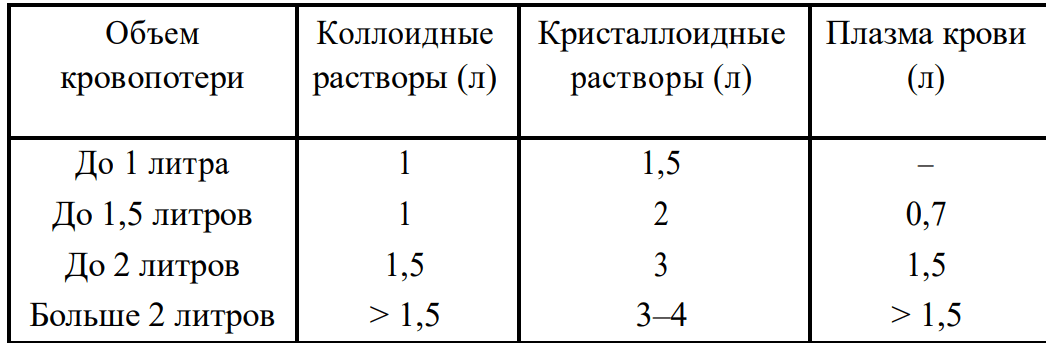
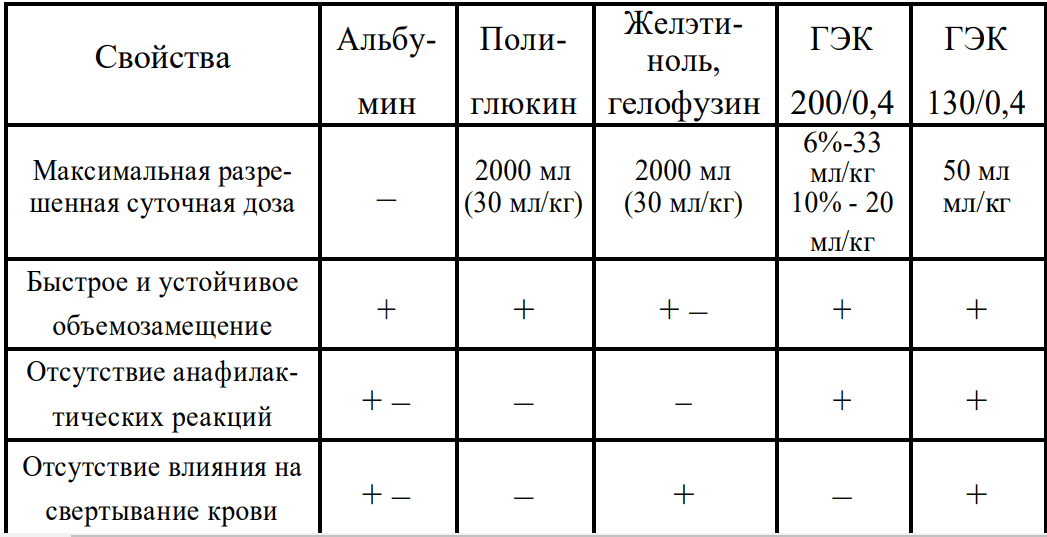
Выполнение инфузионной терапии при острой кровопотере (за сутки) (Гуманенко Е.К., Самохвалов И.М., 2011)
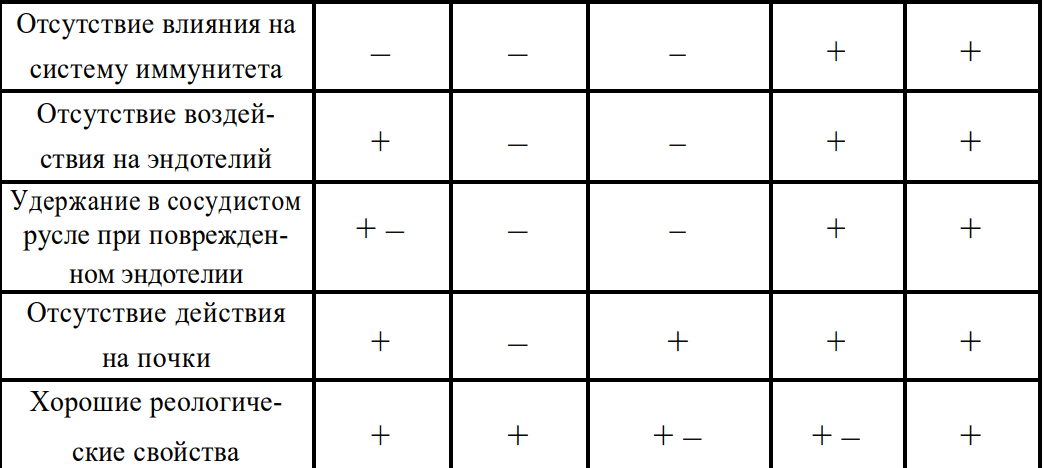
 Сравнительная характеристика плазмозаменителей, применяемых для лечения массивной потери крови (Феоктистов П.И., Горобец Е.С., 2017 г.)
Сравнительная характеристика плазмозаменителей, применяемых для лечения массивной потери крови (Феоктистов П.И., Горобец Е.С., 2017 г.)
Выводы:
● Наиболее совершенным коллоидным препаратом (КП) может быть признан препарат ГЭК (Гидроксиэтилкрахмал) 3-го поколения с молекулярной массой 130, степенью замещения 0,4, получивший коммерческое название «Волювен» («Фрезениус-Каби»);
● Это изоонкотический раствор, благодаря чему при его введении объем внутрисосудистой жидкости увеличивается пропорционально введенному объему препарата. Инфузия 500 мл препарата в течении 30 минут приводит к платообразному увеличению объема циркулирующей крови примерно на 100% от введенного объема;
● Растворы ГЭК имеют различное число гидроксиэтильных групп, присоединенных к глюкозному полимеру. Гидроксиэтильные группы улучшают растворимость крахмала в воде и препятствуют разрушению полимера амилазой;
● Терапевтический эффект препарата Волювен 6% при восполнении дефицита объема циркулирующей крови составляет 100% и сохраняется не менее 6 часов;
● Запрещено вводить при продолжающемся внутричерепном или внутримозговом кровотечение;
● Дозировка суточная не более 50мл на кг (при средней массе 80 кг – 4 литра).
Внутривенная инфузия
Для проведении внутривенной инфузии необходимо:
1. Разместить пакет с раствором на разгрузке (и др., возможно с помощью карабина) установив систему (предварительно выпустив воздух из нее);
2. Обработать антисептиком место ввода, пережать пальцем (туром жгута) вену выше места ввода;
3. Ввести катетер на всю длину, прижать его пальцем в вене (для предотвращения проливания крови) и удалить иглу;
4. Присоединить систему к катетеру;
5. Закрепить круговыми турами катетер к конечности;
6. Начать инфузию струйно.
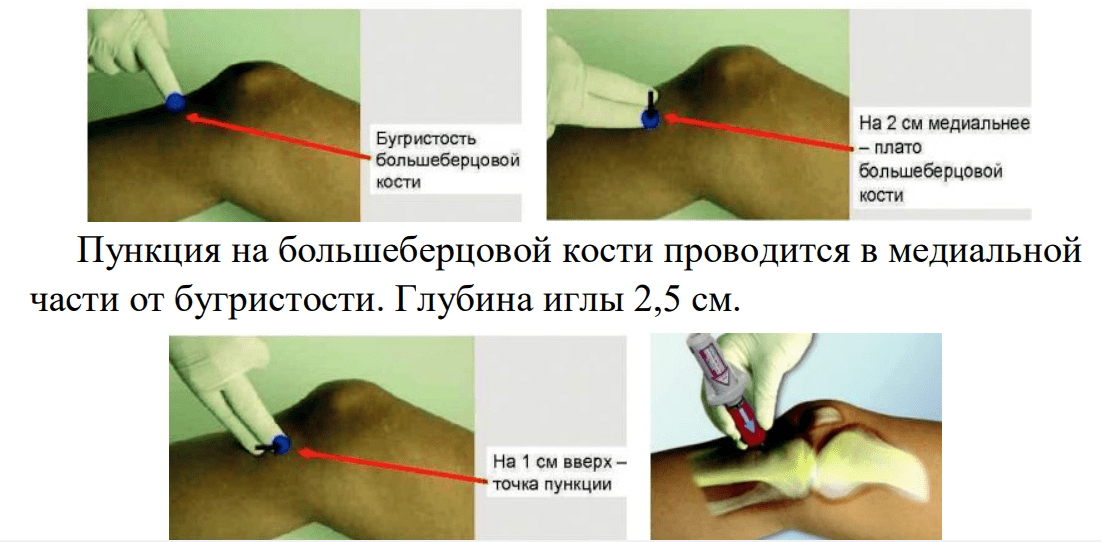
Внутрикостный доступ
 Шприц-пистолет BIG – 12000 руб. Использование: Продезинфицировать зону, отрегулировать глубину введения иглы, прижать шприц под углом 90 градусов к месту введения и вытащить красную заглушку в верхней части. Нажать на устройство (как на поршень шприца) и игла выстреливает, пробивая ткани и погружаясь в кость. Затем вытащить шприц аккуратными вращательными движениями вверх и оставшуюся иглу использовать в виде катетера. Промыть ее физиологическим раствором 10 мл с помощью шприца (быстрым введением) и начинать инфузию.
Шприц-пистолет BIG – 12000 руб. Использование: Продезинфицировать зону, отрегулировать глубину введения иглы, прижать шприц под углом 90 градусов к месту введения и вытащить красную заглушку в верхней части. Нажать на устройство (как на поршень шприца) и игла выстреливает, пробивая ткани и погружаясь в кость. Затем вытащить шприц аккуратными вращательными движениями вверх и оставшуюся иглу использовать в виде катетера. Промыть ее физиологическим раствором 10 мл с помощью шприца (быстрым введением) и начинать инфузию.
 Автоматический шприц-пистолет NIO – 8900 руб. Использование: Продезинфицировать зону, прижать шприц перпендикулярно месту введения. Повернуть шток на 90 градусов, разблокировав тем самым механизм. Прижать к месту введения и нажать на устройство. После прокола аккуратно убрать рукоятку вверх, оставив иглу. Промыть ее физиологическим раствором 10 мл с помощью шприца (быстрым введением) и начинать инфузию.
Автоматический шприц-пистолет NIO – 8900 руб. Использование: Продезинфицировать зону, прижать шприц перпендикулярно месту введения. Повернуть шток на 90 градусов, разблокировав тем самым механизм. Прижать к месту введения и нажать на устройство. После прокола аккуратно убрать рукоятку вверх, оставив иглу. Промыть ее физиологическим раствором 10 мл с помощью шприца (быстрым введением) и начинать инфузию.
 4. НАРУШЕНИЕ ФУНКЦИИ ДЫХАНИЯ
4. НАРУШЕНИЕ ФУНКЦИИ ДЫХАНИЯ
При отсутствии сознания у пострадавшего необходимо принять меры по предотвращению западения языка и аспирации жидкости. Для этого необходимо предварительно очистить от инородных тел полость рта, выполнить тройной прием Сафара и установить воздуховод. Дополнительно уложить в положение на боку. При травмах позвоночника транспортировка и остальные мероприятия осуществляются только на спине в неподвижном положении. При этом воздуховод не защищает от аспирации рвотных масс, поэтому необходимо использовать ларингеальную маску.
 4.1. Установка ларингеальной маски
4.1. Установка ларингеальной маски
(Раненый без сознания)
Для установки маски необходимо использовать размер № 4 (на 50-70 кг). Извлечь из стерильной упаковки, удалить заглушкуклапана магистрали для раздувания манжеты. С помощью приема Сафара визуально оценить проходимость дыхательных путей.
Запрокинуть голову и отвести нижнюю челюсть. Ввести маску, продвигая в сторону гортани. При введении осуществлять легкие вращательные движения для лучшего прохождения. Голубая линия на трубке ориентирована вертикально вверх. В момент, когда кончик маски достигнет верхней границы пищевода, возникает ощущение сопротивления. Маска вставляется до того, как специальная разметка на трубке достигнет уровня резцов.
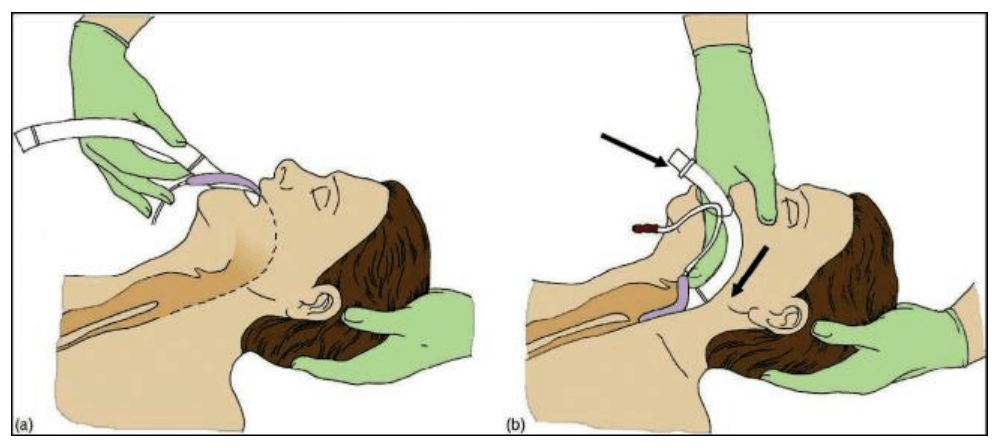 С помощью шприца вводится воздух для раздувания манжеты и лучшей фиксации трубки (при правильном положении маска при этом слегка выдвигается наружу). Зафиксировать маску пластырем вокруг шеи. Возможно подсоединение мешка Амбу для проведения искусственной вентиляции легких.
С помощью шприца вводится воздух для раздувания манжеты и лучшей фиксации трубки (при правильном положении маска при этом слегка выдвигается наружу). Зафиксировать маску пластырем вокруг шеи. Возможно подсоединение мешка Амбу для проведения искусственной вентиляции легких.
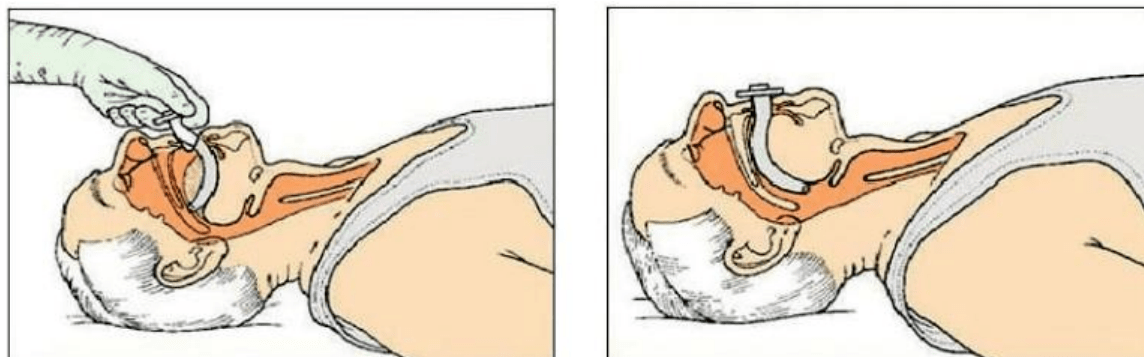
4.2. Установка орофарингеального воздуховода
Провести санацию верхних дыхательных путей с помощьюприема Сафара. Слегка отвести голову назад, а нижнюю челюсть вниз. Вставляем воздуховод изогнутой частью вверх, проводим вперед на половину длины, разворачиваем изогнутой частью вниз и вводим во внутрь. Убеждаемся в наличии дыхания через него.
 4.3. Установка назофарингеального воздуховода
4.3. Установка назофарингеального воздуховода
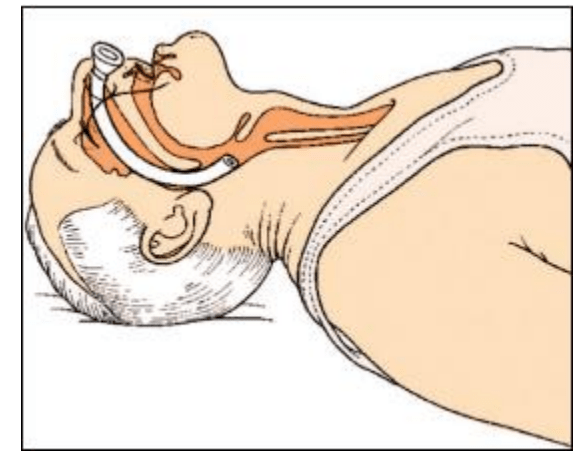 Ввести трубку в носовой ход таким образом, чтобы скошенное окончание было направлено в сторону перегородки. Медленно поворачивая трубку пальцами, ввести ее глубже в носовую полость параллельно к основанию черепа, пока не будет достигнута желаемая глубина.
Ввести трубку в носовой ход таким образом, чтобы скошенное окончание было направлено в сторону перегородки. Медленно поворачивая трубку пальцами, ввести ее глубже в носовую полость параллельно к основанию черепа, пока не будет достигнута желаемая глубина.
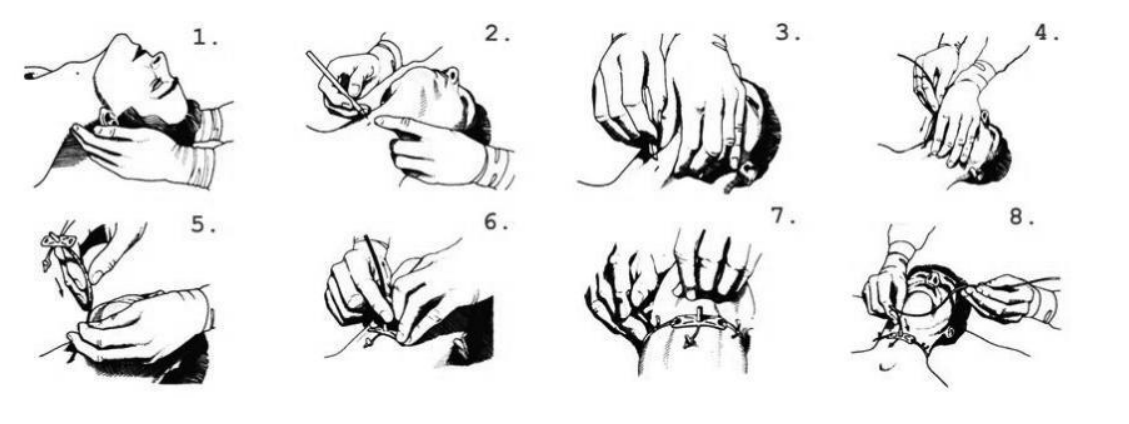
4.4. Выполнение коникотомии
Используется как метод срочного восстановления проходимости дыхательных путей при механической асфиксии, ожоге гортани, ранении и травме нижней челюсти или аллергического отека.
Перекрытие воздушного потока в области гортани и выше требует немедленного вскрытия перстневидной связки (еще называют мембраной).
Техника выполнения (несколько секунд):
1. Голосовые связки находятся над мембраной, сосуды и нервы идут вдоль, но для большей безопасности необходимо максимально откинуть голову назад (нижняя челюсть поднята). Можно дополнительно подложить валик под шею сзади. Обработать кожу антисептиком;
2. Большим и средним пальцем зафиксировать щитовидный хрящ за боковые поверхности, а указательным пальцем нащупать мембрану. По ногтю указательного пальца провести прокалывание кожи и подлежащих тканей (предварительно ограничив глубину около 1 см). Появляется ощущение провала (инструмент в гортани);
3. Потом расширить рану и ввести пластиковую или металлическую трубку. Зафиксировать ее пластырем циркулярно вокруг шеи.
 4.5. Пневмоторакс (скопление воздуха в грудной полости)
4.5. Пневмоторакс (скопление воздуха в грудной полости)
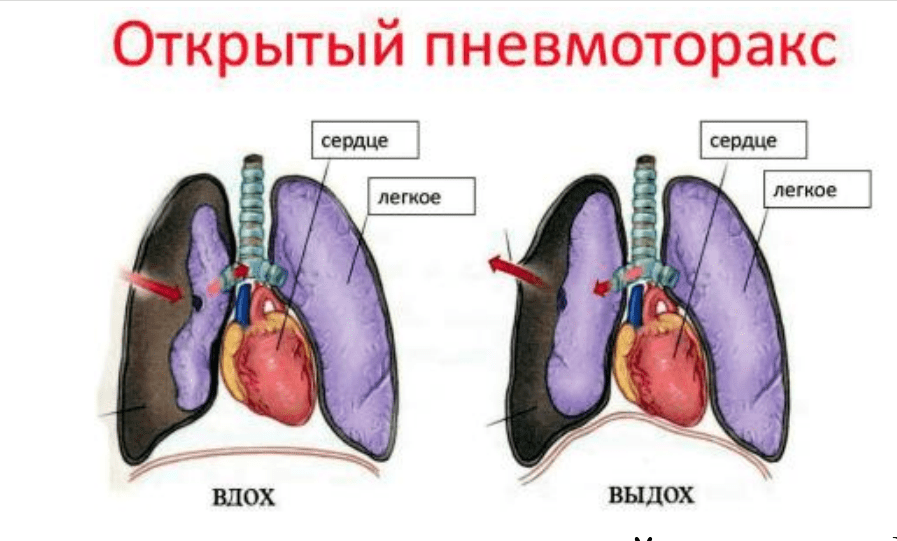 При открытом пневмотораксе плевральная полость сообщается с внешней средой, поэтому в ней создается давление, равное атмосферному. Легкое при этом спадается, поскольку условием для его расправления является отрицательное давление в плевральной полости. В результате оно выключается из дыхания и в нём не происходит газообмен. Поэтому рану необходимо герметично закрыть и наложить повязку. После чего придать полусидячее или сидячее положение, обезболить и ввести антибиотик.
При открытом пневмотораксе плевральная полость сообщается с внешней средой, поэтому в ней создается давление, равное атмосферному. Легкое при этом спадается, поскольку условием для его расправления является отрицательное давление в плевральной полости. В результате оно выключается из дыхания и в нём не происходит газообмен. Поэтому рану необходимо герметично закрыть и наложить повязку. После чего придать полусидячее или сидячее положение, обезболить и ввести антибиотик.
Закрытый пневмоторакс – рана закрылась после проникновения воздуха в плевральную полость и сообщение полностью отсутствует. Необходимо принять полусидячее или сидячее положение, наложить окклюзионную повязку, провести обезболивание, дать антибиотик и наблюдать за динамикой.
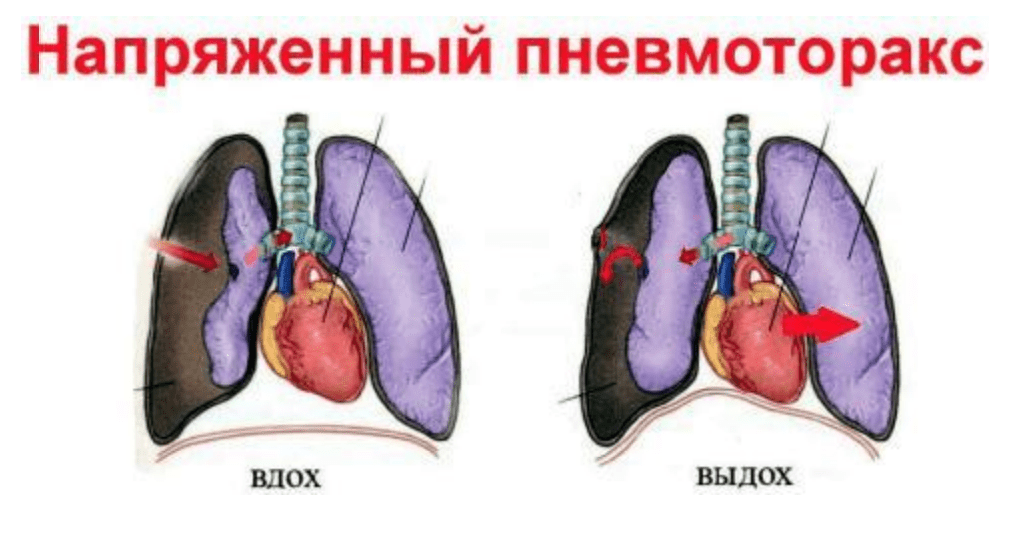 При напряженном пневмотораксе (на вдохе происходит попадание воздуха в плевральную полость, а на выдохе клапан препятствует его выходу) легкое под давлением сжимается, смещаются органы средостенья и нарушается кровообращение. Показана пункция плевральной полости во 2 межреберье по среднеключичной линии. Так же необходимо закрыть рану окклюзионной повязкой (при наружном клапане). Обезболить, дать антибиотики, обеспечить сидячее или полусидячее положение.
При напряженном пневмотораксе (на вдохе происходит попадание воздуха в плевральную полость, а на выдохе клапан препятствует его выходу) легкое под давлением сжимается, смещаются органы средостенья и нарушается кровообращение. Показана пункция плевральной полости во 2 межреберье по среднеключичной линии. Так же необходимо закрыть рану окклюзионной повязкой (при наружном клапане). Обезболить, дать антибиотики, обеспечить сидячее или полусидячее положение.
4.6. Пункция плевральной полости
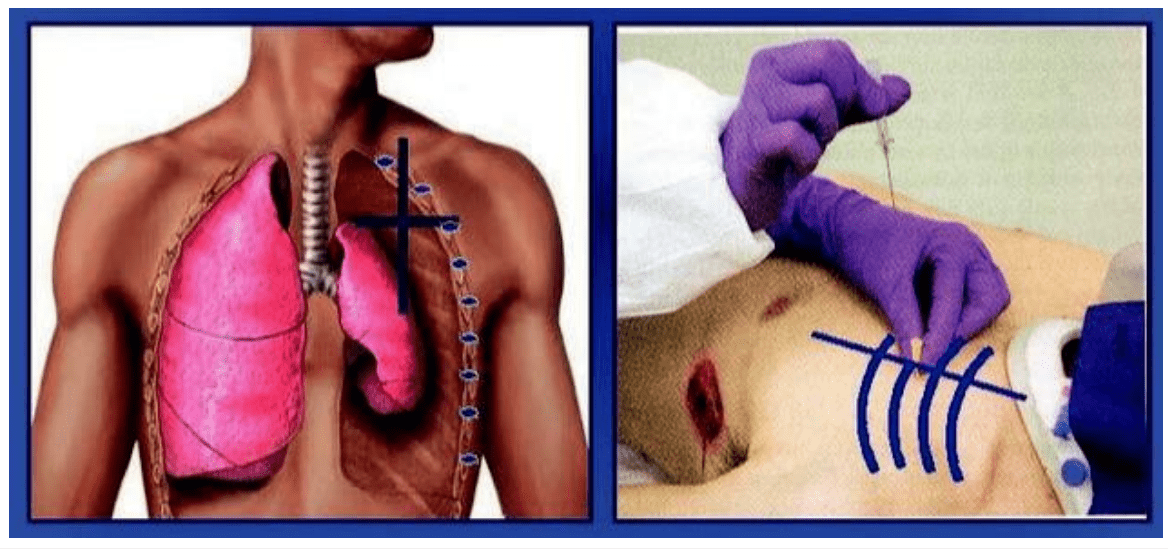
При напряженном пневмотораксе наблюдаем отек нижней части шеи и лица, крепитация при надавливании на межреберные промежутки вверху (звук ходьбы по снегу), поверхностное частое дыхание. При гемотораксе может пузыритьсякровь изо рта при дыхании. Смерть наступает в течение 25-30 минут при неоказании помощи.
 Порядок действий:
Порядок действий:
Находим ключицу. От середины ключицы отступаем 3-4 см (второе межреберье). В полусидячем положении приставляем иглу к месту вкола. Ударом (не полностью погружая иглу!) второй руки сверху по игле протыкаем мышцы (ощущаем провал) и слышим свист. Потом вынимаем стальную иглу, выбрасываем ее, а пластиковый катетер остается в плевральной полости. Фиксируем его пластырем к телу.
Средства для восстановления дыхательной функции при пневмотораксе
Декомпрессионная игла H&H – 1595 руб.
 Декомпрессионная игла ARS – 1490 руб.
Декомпрессионная игла ARS – 1490 руб.
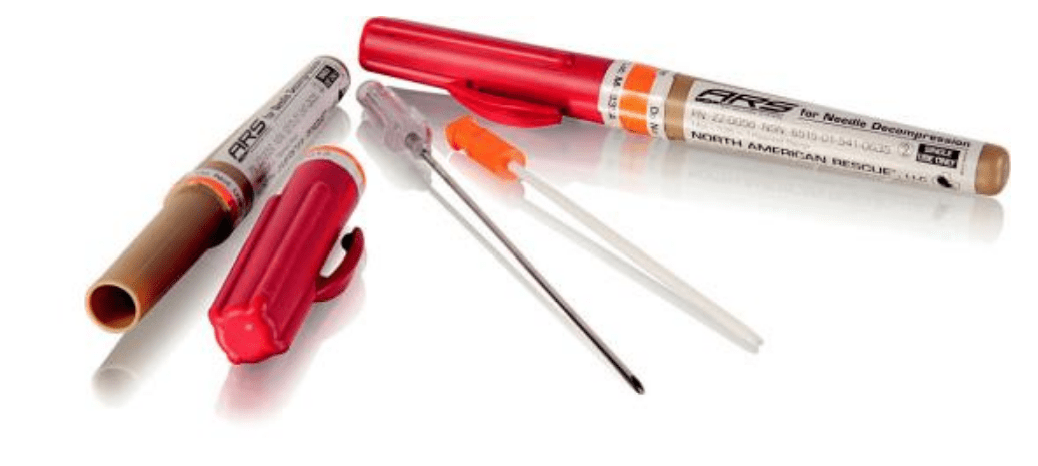 Декомпрессионная игла Tytek – 1480 руб.
Декомпрессионная игла Tytek – 1480 руб.
 Пластырь HyFin – 1420 руб.
Пластырь HyFin – 1420 руб.
Нет функции сброса давления. Пластырь представлен в размере 15 х 15 см.
Комплект пластырей HyFin VENT (entry/exit) – 2080 руб.
Двойной прозрачный клейкий пластырь с 3-мя каналами для сброса давления 15×15 см. Для закрытия проникающего ранения груди.
 Пластырь HyFin VENT – 1530 руб.
Пластырь HyFin VENT – 1530 руб.
Пластырь с 3-мя каналами для сброса давления 15×15 см.
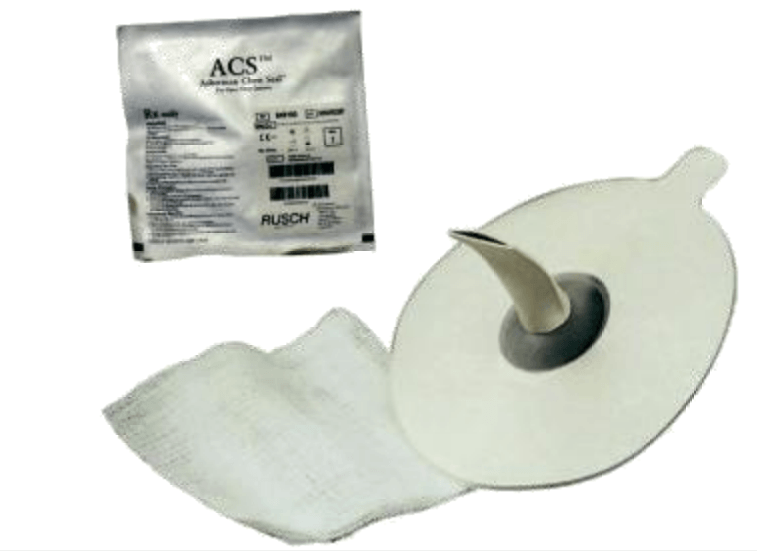
 Пластырь Asherman Chest Seal (ACS) – 1440 руб.
Пластырь Asherman Chest Seal (ACS) – 1440 руб.
Имеет встроенный клапан сброса избы-точного давления.14 см в диаметре.
 Пластырь Sam Chest Seal – 2720 руб.
Пластырь Sam Chest Seal – 2720 руб.
Так же оснащен клапаном для сброса давления. Размер пластыря: 23×19 см.
Комплект пластырей Sam Chest Seal Combo – 4085 руб.
Включает в себя удобно упакованные пластыри с односторонним клапаном и без клапана. Комплект позволяет обрабатывать сквозные ранения. Размер 24×16 см.
 Комплект пластырей Halo Seal – 2450 руб.
Комплект пластырей Halo Seal – 2450 руб.
Для закрытия сквозного ранения, без клапана. Размер 14×21 см.
 5. ПОМОЩЬ ПРИ ТЕРМИЧЕСКОМ ПОВРЕЖДЕНИИ
5. ПОМОЩЬ ПРИ ТЕРМИЧЕСКОМ ПОВРЕЖДЕНИИ
5.1. Действия при ожогах
Рекомендуется не одевать синтетическую одежду, потому что она плавится и наносит дополнительные повреждения коже при термическом воздействии.
1. Необходимо снять обожженную одежду (приклеившиеся к обожженной поверхности фрагменты одежды не отрываются, а срезаются);
2. При поверхностном ожоге обработать прохладной водой (18-22 градуса) в течение 10-15 минут;
3. На область поражения накладывается повязка с использованием противоожогового средства «Аполло» (антибактериальное, охлаждающее, обезболивающее действие). Также для местного использования при поверхностных ожогах 1 и 2 степени хорошо подходит средство «Пантенол» или «Олазоль» (запрещено при глубоких степенях повреждения!). Нельзя обрабатывать кожу антисептиками, наносить мази и крема, вскрывать пузыри, отдирать следы одежды;
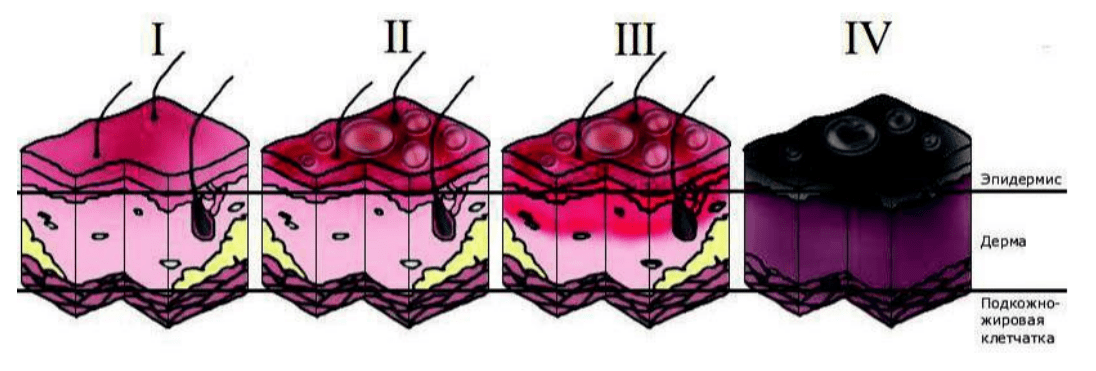 4. При жалобах на сильную боль использовать противошоковый набор. При умеренной боли произвести обезболивание таблетированными средствами или внутримышечно ввести Кеторол (Акупан);
4. При жалобах на сильную боль использовать противошоковый набор. При умеренной боли произвести обезболивание таблетированными средствами или внутримышечно ввести Кеторол (Акупан);
5. Утоление жажды, компенсация потерь жидкости и электролитов осуществляются питьем подсоленной воды или внутривенной инъекцией 1 литра кристаллоидного раствора;
6. Выполнить транспортную иммобилизацию;
7. При поражении дыхательных путей для устранения спазма бронхов и уменьшения отека слизистой гортани внутримышечно ввести дексаметазон (2 ампулы по 1 мл). При неэффективности и продолжающейся асфиксии из-за отека гортани необходимо выполнить коникотомию. При отеке легких (хрипы, поверхностное частое дыхание) пораженным придать полусидячее положение.
5.2. Действия при холодовых поражениях
Основной принцип помощи: отогревать пострадавшего изнутри — сначала восстанавливается температурный режим в глубже лежащих тканях, затем – в более поверхностных.
 1. Наложить теплоизолирующую
1. Наложить теплоизолирующую
повязку (но не давящую) на охлажденные конечности. Укутать пострадавшего в теплую одежду, спальный мешок, использовать термоодеяло и др. Нельзя употреблять алкоголь, так как
он ухудшает трофику тканей. Химические грелки предварительно обернуть в ткань для предотвращения прямого контакта с кожей. Положить их в область шеи, паха, подмышек;
2. Не допускается растирание повреждённого места (в том числе тканью и спиртом) и использование открытых источников огня (повреждение поверхностных слоев кожи);
3. Нельзя согревать конечности быстрее туловища, что вызовет нарушение механизмов терморегуляции и отток большего объема крови от внутренних органов;
4. При тяжелом переохлаждении нельзя кормить и поить пострадавшего, потому что функция глотания и переваривания затруднены;
5. Внутривенно вводится 500 мл теплого кристаллоидного раствора с добавлением двух ампул дексаметазона по 1 мл.
6. ДЕЙСТВИЯ ПРИ УТОПЛЕНИИ
1. При «мокром» утоплении в дыхательные пути попадает большое количество воды, поэтому нужно перевернуть пострадавшего на живот, перекинуть его через бедро. Очистить полость рта пальцем и, похлопывая по спине, сжимать грудную клетку;
2. Надавить на корень языка, вызвав рвотный рефлекс;
3. Если нет кашля и рвоты, зрачки не реагируют на свет, отсутствует дыхание и сердцебиение, нужно приступать к сердечно-легочной реанимации (при выбросе жидкости из лёгких голову резко, но аккуратно поворачивают на бок). При «сухом» утоплении происходит рефлекторный спазм, как правило в холодной зимней воде, который приводит к асфиксии. При таком виде утопления необходимо сразу приступать к СЛР, предварительно проверив наличие дыхания, сердцебиения и реакцию зрачков на свет (Мирошниченко А.Г., Руксина В.В., 2007 г.).
7. ДЕЙСТВИЯ ПРИ УКУСЕ ЗМЕИ
1. Для профилактики нужно одевать обувь с высоким берцем и обеспечивать практически полное закрытие тела одеждой;
2. Следует уложить пострадавшего, наложить давящую повязку выше укуса (для остановки венозного оттока);
3. При укусе запрещено останавливать кровотечение из ранки. Выдавливать из ранки яд около 15 минут, при этом часто споласкивая водой;
4. Промыть ранку антисептиком, наложить повязку, произвести иммобилизацию конечности и придать ей приподнятое положение. По возможности обильное питье (Мирошниченко А.Г., Руксина В.В., 2007 г.).
8. ДРУГИЕ ПАТОЛОГИЧЕСКИЕ СОСТОЯНИЯ
 При развитии горной болезни необходимо спуститься на 500-800 метров вниз или до 2 км над уровнем моря. При появлении тошноты и рвоты эффективно использование метоклопрамида. Появление головной боли купируется нестероидными противовоспалительными препаратами («Целебрекс», «Найз»). Для профилактики развития отека легких и мозга применяется дексаметазон в/м 2 ампулы (8мг), затем по 1 ампуле каждые 6 часов в течение суток. Для подавления пенообразования дыхание осуществляется через ткань смоченную спиртом. Акклиматизация к выполнению операций на высоте 2500—3000 м составляет 5-7 дней, к 3000—4000 м – 7-12 дней и только через 2 месяца происходит полная перестройка организма (Смирнов А.А., Трошко И.В., 2014).
При развитии горной болезни необходимо спуститься на 500-800 метров вниз или до 2 км над уровнем моря. При появлении тошноты и рвоты эффективно использование метоклопрамида. Появление головной боли купируется нестероидными противовоспалительными препаратами («Целебрекс», «Найз»). Для профилактики развития отека легких и мозга применяется дексаметазон в/м 2 ампулы (8мг), затем по 1 ампуле каждые 6 часов в течение суток. Для подавления пенообразования дыхание осуществляется через ткань смоченную спиртом. Акклиматизация к выполнению операций на высоте 2500—3000 м составляет 5-7 дней, к 3000—4000 м – 7-12 дней и только через 2 месяца происходит полная перестройка организма (Смирнов А.А., Трошко И.В., 2014).
 Усиленная солнечная радиация на больших высотах может вызвать солнечные ожоги кожи и световую офтальмию. Развитие последней наиболее опасно так как боец группы полностью выходит из строя, что ставитпод угрозу своевременное выполнение операции. При развитии световой офтальмии использовать «Тобрадекс» (глазные капли с дексаметазоном и тобрамицином) и «Инокаин» (с анестетиком). Необходимо временно обеспечить изоляцию глаз от света и прикладывать водные примочки (Смирнов А.А., Трошко И.В., 2014).
Усиленная солнечная радиация на больших высотах может вызвать солнечные ожоги кожи и световую офтальмию. Развитие последней наиболее опасно так как боец группы полностью выходит из строя, что ставитпод угрозу своевременное выполнение операции. При развитии световой офтальмии использовать «Тобрадекс» (глазные капли с дексаметазоном и тобрамицином) и «Инокаин» (с анестетиком). Необходимо временно обеспечить изоляцию глаз от света и прикладывать водные примочки (Смирнов А.А., Трошко И.В., 2014).
При сочетании тяжелых физических нагрузок и воздействия гипоксии повышается риск развития ишемии миокарда. Для купирования болей широко применяется нитроглицерин су-блингвально (Национальные клинические рекомендации по кар-диологии 2009).
При неэффективности мероприятий помощи и сохранении неудовлетворительного состояния во всех перечисленных ситуациях требуется эвакуация пострадавшего.
9. СЕРДЕЧНО-ЛЕГОЧНАЯ РЕАНИМАЦИЯ (СЛР)
В случае остановки кровообращения и дыхания, а так же явных признаков биологической смерти необходимо выполнить СЛР. Для этого следует освободить доступ к грудной клетке, положить пострадавшего на ровную твердую поверхность. Обеспечить проходимость дыхательных путей и выполнить тройной прием Сафара (санировать ротовую полость).
Давить на грудную клетку нужно на 3-5 см выше мечевидного отростка и строго по средней линии (т.е. на грудину). Ладонь одной руки необходимо положить на тыл другой (создать замок) и выпрямить руки в локтях.
Не сгибая их, надавливать на грудину в установленном месте с такой силой, чтобы она прогнулась на 5-6 см. Давить нужно весом всего тела. Частота нажатий на грудную клетку должна быть 100-120 раз в минуту. Сразу таких нажатий должно быть 30.
После 30 нажатий необходимо перейти к искусственной вентиляции легких: запрокинуть голову, одной рукой взяться за лоб, другой под шею и разогнуть голову (если нет перелома шейного отдела позвоночника). Заткнуть ноздри пострадавшему и совершить два выдоха (обычного объема).
После чего опять приступить к массажу сердца.
Таким образом, вы осуществляете циклы сердечно-легочной реанимации, состоящие из 30 нажатий на грудную клетку и 2 вдохов изо рта в рот.
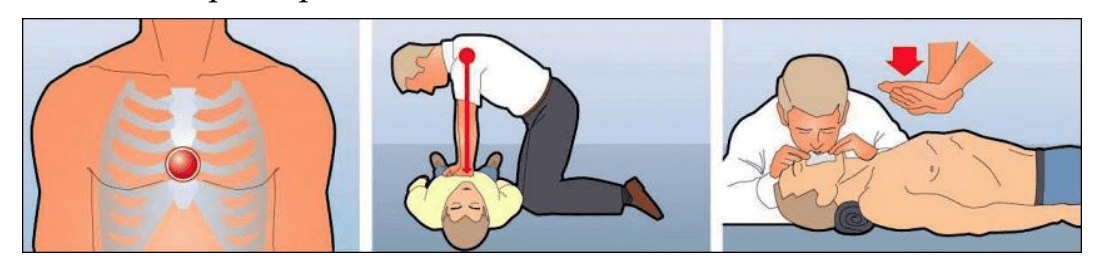 После 3-5 таких циклов необходимо заново оценить пульс и дыхание пострадавшего. Если вы почувствуете биение сонной артерии, увидите самостоятельные вдохи человека, безусловно, реанимацию стоит прекратить. Если же сердечная деятельность не возобновилась, продолжайте сердечно-легочную реанимацию в течение 40 минут.
После 3-5 таких циклов необходимо заново оценить пульс и дыхание пострадавшего. Если вы почувствуете биение сонной артерии, увидите самостоятельные вдохи человека, безусловно, реанимацию стоит прекратить. Если же сердечная деятельность не возобновилась, продолжайте сердечно-легочную реанимацию в течение 40 минут.
Признаки эффективности сердечно-легочной реанимации:
● Появление пульса на сонной артерии;
● Порозовение кожи;
● Реакция зрачков на свет.
10. БОЛЬ и ОБЕЗБОЛИВАНИЕ
Обезболивание является неотложным мероприятием при оказании любого вида медицинской помощи раненым. В зависимости от характера ранения и возможностей этапа медицинской эвакуации обезболивание осуществляется различными методами.
Наркотические анальгетики
Обезболивание при тяжелых ранениях осуществляется внутримышечным введением анальгетика из шприц-тюбика (1 мл 2% раствора промедола, бупренорфина). Вводить нужно в неповрежденную область (где кровоток не остановлен).
Наркотические анальгетики рекомендовано сочетать с нестероидными противовоспалительными препаратами, что удлиняет их эффект и, соответственно, снижает суточную дозировку. Важно обеспечить качественную иммобилизацию и перевязку. Обязательно сделать пометку на лбу раненого об использовании опиатного анальгетика («П 13:40»).
Сопутствующее психоэмоциональное возбуждение при оказании доврачебной помощи купируется транквилизаторами (0,001 г феназепама перорально).
Противопоказанием для применения наркотических анальгетиков являются проникающие ранения черепа с тяжелыми расстройствами сознания (травматическая кома), из-за угрозы угнетения дыхания, и острая дыхательная недостаточность (использовать Кеторол).
Раненым, способным передвигаться самостоятельно, промедол также не вводится, чтобы не вызвать головокружения и не ослабить их.
Нестероидные противовоспалительные средства (НПВС)
Сильным обезболивающим эффектом обладает «Кеторол».
Использовать внутримышечно ампулу по 1 мл (30 мг/мл). Максимальная суточная доза 90 мг (3 ампулы). Обезболивающий эффект наступает через 30 минут и длится 4-6 часов.
Хорошо зарекомендовал себя препарат «Акупан» в ампулах по 2 мл (10 мг/мл). Максимальная суточная доза 120 мг (6 ампул). Вводится так же внутримышечно.
При наличии сознания и умеренной боли можно использовать таблетированные НПВС с содержанием целекосиба и немисулида.
Местная анастезия
1. Поверхностная терминальная анестезия.
При повреждении глаз и попадании в них инородных тел рекомендуется использовать «Инокаин» (оксибупрокаин) в виде глазных капель.
Для обезболивание слизистых оболочек носа, глотки и трахеи использовать спрей «Лидокаин» (10%).
2. Инфильтративная анестезия.
 При ранении мягких тканей на
При ранении мягких тканей на
расстоянии 2-3 см от края раны
внутрикожно, создавая «тугой
ползучий инфильтрат»,
необходимо ввести 40-60 мл 0,25%
раствора новокаина с добавлением
антибиотика для профилактики
инфекционных осложнений.
3. Блокада места перелома кости.
При закрытых переломах длинных трубчатых костей, ребер,пальцев, костей стопы применяется блокада места перелома.
Для этого:
● Область перелома обрабатывается антисептиком, отгораживают стерильным материалом;
● Над местом перелома тонкой иглой вводят в кожу и подкожную клетчатку 0,25% новокаина;
● Используя 1% раствора новокаина или лидокаина (одевается большая игла), игла проводится до кости в месте перелома, предпосылая новокаин;
● Затем оттянув обратно, после упора на 2 мм, проверить нахождение в гематоме (затянуть немного поршень – появляется кровь в шприце);
● После этого в гематому вводят 30-40 мл 1% новокаина (лидокаина);
● Обезболивание наступает через 5-10 минут.
При переломах ребер производится межреберная проводниковая блокада.
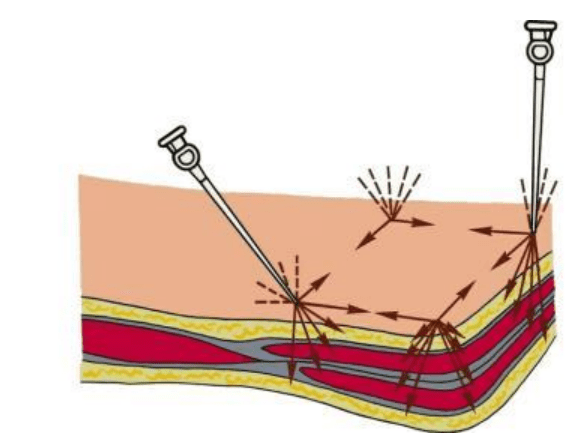
Раненый лежит на здоровом боку. Блокада осуществляется в области углов ребер (на середине расстояния от остистых отростков рудных позвонков до медиального края лопатки). Кожу спину обработать антисептиком и медленно ввести новокаин, продвигая иглу до упора в ребро. Оттянуть на 3 мм назад и направить книзу, смещая мягкие ткани.
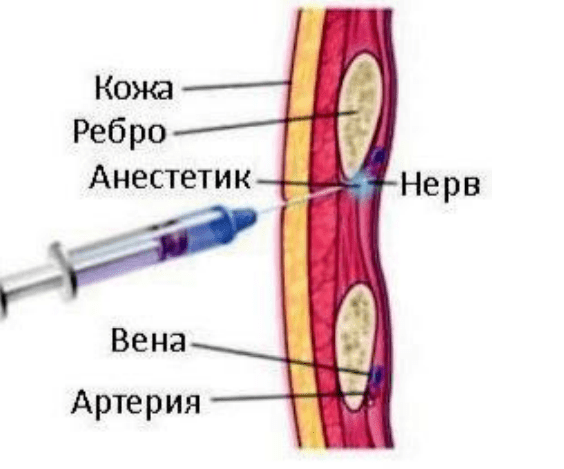 Соскальзывая с нижнего края ребра, игла попадает в область нервно-сосудистого пучка. После обязательного выполнения аспирационной пробы (близость париетальной плевры и межреберных сосудов) вводится 3-5 мл 1-2% новокаина (лидокаина).
Соскальзывая с нижнего края ребра, игла попадает в область нервно-сосудистого пучка. После обязательного выполнения аспирационной пробы (близость париетальной плевры и межреберных сосудов) вводится 3-5 мл 1-2% новокаина (лидокаина).
Не вынимая иглы, ее продвигают по наружной поверхности ребра к его верхнему краю и вводят 2-3 мл 1-2% новокаина.
С учетом зон сочетанной и перекрестной иннервации межреберная блокада выполняется не только на уровне поврежденного ребра, но и в области выше-и нижележащего ребер. При переломе нескольких ребер процедуру повторяют в не-скольких межреберьях.
Противопоказаниями для выполнения новокаиновых блокад являются:
● Критическое состояние раненого из-за невосполненной острой крово-потери – систолическое артериальное давление менее 70 мм рт.ст., бледно-серый кожный покров, острая дыхательная недостаточность тяжелой степени, положительный симптом «белого пятна» (при надавливании на кожу лба сохраняется пятно белого цвета не менее 10 с), анурия;
● Признаки раневой инфекции в зоне предполагаемой манипуляции;
● Генерализованный фибринолиз с полным не свертыванием крови;
● Высшая разовая доза новокаина при проведении блокад будет превышать 600 мг сухого вещества (240 мл 0,25% раствора, 120 мл 0,5% раствора, 60 мл 1% раствора).
11. ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ и СРЕДСТВА ТРАНСПОРТИРОВКИ РАНЕНОГО
Иммобилизация необходима не только для уменьшения болезненности, но и является важным средством профилактики травматического шока, ранних инфекционных осложнений и вторичных кровотечений. Перед началом иммобилизации необходимо провести обезболивание. При наложении шины следует фиксировать два смежных сустава (три при повреждении бедра и плеча).
Комплекты шин транспортных лестничных КШТЛ-МП-01 – 2700 руб.
 Изготовлены из металлической каркасной проволоки, поверхность которой покрыта полиэтиленом и высококачественным полимером. Размер в чехле 1270×190х50 мм. Размер шины для нижней конечности 1240×150х20 мм. Для верхней конечности 860×120х20 мм. Масса комплекта 1 кг.
Изготовлены из металлической каркасной проволоки, поверхность которой покрыта полиэтиленом и высококачественным полимером. Размер в чехле 1270×190х50 мм. Размер шины для нижней конечности 1240×150х20 мм. Для верхней конечности 860×120х20 мм. Масса комплекта 1 кг.
Эластичная шина SAM Splint II – 1000 руб. (90 см)
 Шина довольно лег-кая, ее легко переносить, она обеспечивает пациенту надежную поддержку и высокий уровень комфорта.
Шина довольно лег-кая, ее легко переносить, она обеспечивает пациенту надежную поддержку и высокий уровень комфорта.
SAM Splint II водонепроницаема и устойчива к агрессивной внешней среде. Ее износостойкая конструкция эффективна в любых условиях. Шина практична, легко моется, многоразового применения, не занимает много места в сложенном состоянии, но гарантирует высокую эффективность. Размеры: 90 см, 45 см, 23 см, 10 см.
Повязка для фиксации костей таза SAM Medical – 9125 руб.
 Компактный, простой в использовании и быстро накладываемый (как правило, менее чем за одну минуту). Его размер (без сокращения или урезания) соответствует размерам 98% взрослого населения. Рентгенопроницаемый, очищается обычными моющими средствами или антимикробными растворами и может быть использован повторно. Запатентованная пряжка с «автостопом», не позволит сжаться при усилии более 33lbs (более сильная затяжка может принести вред раненому).
Компактный, простой в использовании и быстро накладываемый (как правило, менее чем за одну минуту). Его размер (без сокращения или урезания) соответствует размерам 98% взрослого населения. Рентгенопроницаемый, очищается обычными моющими средствами или антимикробными растворами и может быть использован повторно. Запатентованная пряжка с «автостопом», не позволит сжаться при усилии более 33lbs (более сильная затяжка может принести вред раненому).
Tactical Traction Splint – 23090 руб.
Шина создана для фиксации ноги пациента при подозрении на перелом бедра и гарантирует неподвижность конечности, что облегчает боль, обеспечивает пациенту комфорт и уменьшает вероятность последующих повреждений сосудов и нервов. Компактная система хранения позволяет быстро и эффективно оказывать первую медицинскую помощь. Размеры в упаковке 28×14х7 см. Вес 600 г.
 Комплекс для иммобилизации таза SAM Medical – 42620 руб.
Комплекс для иммобилизации таза SAM Medical – 42620 руб.
 Комплект компактен и прост в использовании, он быстро накладывается (как правило, на это уходит менее 25 секунд). Устройство точечного давления располагается максимально близко к месту ранения и накачивается до тех пор, пока кровотечение не остановится. Также узловой турникет SAM стабилизирует переломы таза.
Комплект компактен и прост в использовании, он быстро накладывается (как правило, на это уходит менее 25 секунд). Устройство точечного давления располагается максимально близко к месту ранения и накачивается до тех пор, пока кровотечение не остановится. Также узловой турникет SAM стабилизирует переломы таза.
Показания для транспортной иммобилизации:
● Переломы костей конечностей;
● Повреждение суставов, крупных сосудов и нервов;
● Обширные повреждения мягких тканей;
● Обширные ожоги и обморожения;
● Повреждение позвоночника и таза.
Иммобилизация должна выполняться в функциональном положении конечности. Раны предварительно необходимозащищать асептической повязкой. Рекомендуется для фиксации использовать армированный скотч для ускорения процесса.
Перед наложением шины необходимо поместить между её поверхностью и костными выступами, а также крупными суставами, слои ткани, во избежание болевых ощущений и пролежней. Конечность необходимо хорошо утеплить!
Носилки
Эвакуационно-спасательное полотно Phantom – 8550 руб.
 Тканевые носилки для эвакуации на короткие расстояния. Вес 420г. Размеры в свернутом состоянии: 25×18х2 см. В расправленном состоянии: 165 см х 59 см.
Тканевые носилки для эвакуации на короткие расстояния. Вес 420г. Размеры в свернутом состоянии: 25×18х2 см. В расправленном состоянии: 165 см х 59 см.
Эвакуационнотранспортное полотно Foxtrot Litter – 21600 руб.
 Носилки с полимерной основой для длительной эвакуации, в том числе волоком. Вес 2 кг.
Носилки с полимерной основой для длительной эвакуации, в том числе волоком. Вес 2 кг.
Тактические Носилки Raven 90c – 24890 руб.
 Вес: 7,5 кг
Вес: 7,5 кг
Средства для сохранения тепла
Термоодеяло Blizzard Survival Blanket – 3990 руб.
 Полностью ветро- и водонепроницаемое. Вес 450 г. Размеры в упаковке: 20см х 25см х 6см.
Полностью ветро- и водонепроницаемое. Вес 450 г. Размеры в упаковке: 20см х 25см х 6см.
Термомешок Blizzard Survival Bag – 4490 руб.
 Полноразмерный мешок для выживания, который полностью закрыт снизу и оснащен утягивающим шнуром в верхней части для сохранения тепла и поддержания стабильного кровообращения в экстремальных условиях. Мешок Blizzard изготовлен из материала, который обеспечивает непревзойдённые тепловые качества, является ветро- и водонепроницаемым. Размер в вакуумной упаковке: 25 см х 11,5 см х 3,5 см. Вес: 385 г. Размеры: Длина 2,3 м х Ширина 0,78 метра.
Полноразмерный мешок для выживания, который полностью закрыт снизу и оснащен утягивающим шнуром в верхней части для сохранения тепла и поддержания стабильного кровообращения в экстремальных условиях. Мешок Blizzard изготовлен из материала, который обеспечивает непревзойдённые тепловые качества, является ветро- и водонепроницаемым. Размер в вакуумной упаковке: 25 см х 11,5 см х 3,5 см. Вес: 385 г. Размеры: Длина 2,3 м х Ширина 0,78 метра.
Покрывало изотермическое спасательное LEINA-WERKE – 110 руб.
 Вес изделия: 60 г. Размеры: 160 х 210 см.
Вес изделия: 60 г. Размеры: 160 х 210 см.
12. АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ
Согласно данным (Шаповалов В.М., Овденко А.Г., 2000), в I период после ранения (1-е сутки) преобладают «уличные» штаммы микрофлоры»: стрептококки, пенициллиназоотрицательные стафилококки, коринобактерии, микрококки, клостридии, аэробные спорообразующие палочки. В первые часы после ранения (3-6 ч), в связи с нарушением микроциркуляции в зоне повреждения, создается препятствие для поступления препаратов из сосудистого русла в ткани.
Поэтому очень эффективно паравульнарное введение антибиотиков (возможно вместе с проведением инфильтрационной анестезии). До выявления возбудителя внутривенно назначают антибиотики широкого спектра действия. Эффективное сочетание – бензилпенициллин+гентамицин в среднетерапевтических и максимальных концентрациях (Шаповалов В.М., Овденко А.Г., 2000).
Согласно Emergency War Surgery 2013 при ранении конечностей, грудной клетки и головы рекомендуется использование цефалоспориновых антибиотиков (цефазолин 2 г) каждые 6-8 часов.
При ранении брюшной полости (только в/в или в/м введение) применяется комбинация с метронидазолом каждые 6-8 часов.
13. ОБЪЕМ МЕДИЦИНСКОЙ ПОМОЩИ В СЛУЧАЕ РАНЕНИЯ ИЛИ ТРАВМЫ
Каждый специалист, включая медика группы должен уметь:
● Остановка кровотечения: пальцевое прижатие, наложение жгута и турникета на все возможные зоны (само- и взаимопомощь), применение гемостатических средств, тугая тампонада раны, наложение повязок на все зоны;
● Установка внутривенного и внутрикостного доступа, работа капельницы, определение степени кровопотери, количество и порядок использования кровезаменителей;
● Устранение непроходимости верхних дыхательных путей, установка воздуховода и ларингеальной маски, проведение коникотомии;
● Устранение открытого и напряженного пневмоторакса, пункция плевральной полости;
● Действия при термических повреждениях;
● Действия при утоплении, укусе змей, развитии горной болезни, световой офтальмии;
● Сердечно-легочная реанимация;
● Обезболивание. Понимание эффективности, противопоказаний, уместности и времени действия препарата;
● Транспортная иммобилизация и переноска раненого;
● Утепление раненого и применение нагревательных средств;
● Применение медицинских средств из индивидуальной и групповой аптечки;
● Действия на этапах оказания помощи при появлении раненого (в рамках само- и взаимопомощи);
● Оказание помощи ночью.
15. КОМПЛЕКТОВАНИЕ МЕДИЦИНСКИХ АПТЕЧЕК
Вариант комплектования индивидуальной аптечки
На груди отдельно должен находиться жгут RATS (удобно для доступа обеими руками).
Имущество в подсумке («отрывном», рекомендуется разместить на тактическом поясе в переднебоковой части):
SOF Tactical Tourniquet – 1 шт.
Повязка 4″ (FCP-07) – 2 шт.
Celox Gauze Z-fold – 1 шт.
Celox-A – 1 шт.
Комплект пластырей HyFin VENT – 1 шт.
Декомпрессионная игла ARS – 1 шт.
Воздуховод орофарингеальный (№ 5) – 1шт.
Тубус со шприц-тюбиком – 2 шприц-тюбика
Рулонный пластырь (средний) – 1 шт.
Ножницы – 1 шт.
Санитель – 1 шт.
Дополнительно в экипировке (расположение у всех одинаково) рекомендуется иметь:
● Раствор «Волювен» (500) мл с системой, двумя катетерами (16 и 18G), узким рулонным пластырем (для круговой фиксации ) и спиртовой салфеткой (все это с помощью бумажного скотча двумя турами скручивается в один комплект);
● Противошоковый набор: кордиамин, дексаметазон, кеторолак, шприц 5 мл, салфетка спиртовая;
● Противоожоговое средство «Аполло», салфетки Активтекс ХФЛ (на раны);
● Термическое одеяло;
● Армированный скотч.
*Все по 1 единице.
Вариант комплектования групповой аптечки
Комплектуется на 16 человек. В зависимости от задачи возможно разделение ее между двумя медиками группы и использование в других вариациях.
Рекомендуется размещать имущество в групповой аптечке по разделам (восполнение кровопотери, устранение нарушения дыхания, перевязочные и гемостатические средства, вспомогательные средства) под прозрачным «окном» (по типу органайзера).
Дополнительно к списку необходимо добавлять или перераспределять количество препаратов в соответствии с условиями выполнения задачи и особенностями индивидуальных заболеваний у состава группы (Смирнов А.А., 2015).
Вариант описи группового комплекта
I
Повязка 4″ (FCP-07) – 5 ед.
Повязка 6″ (FCP-05) – 5 ед.
Blast Bandage – 5 ед.
ППИ «Аполло» – 5 ед.
Celox Gauze Z-fold – 6 ед.
Celox-A – 4 ед.
Бинт (10 см) – 10 ед.
Косынка – 2 ед.
Противоожоговое средство «Аполло» — 4 ед.
Пантенол флакон 150 мл – 1 ед.
Салфетки Активтекс ХФЛ – 6 ед.
Санитель – 3 ед.
Маркер «Леккер» – 2 ед.
Лейкопластыри разных размеров (Cosmopor)
Рулонный пластырь широкий
Спиртовые салфетки
II
Шприц-пистолет BIG – 1 ед.
Коллоидный раствор «Волювен» (500 мл) – 1 ед.
Лактасол (500 мл) – 8 ед.
5% раствор глюкозы (500 мл) – 2 ед.
Транексам р-р 5 мл – 10 ед.
Катетеры (18-14 G) – 10 ед.
III
Декомпрессионная игла ARS – 1 ед.
Комплект пластырей Halo Seal – 1 ед.
Воздуховод орофарингеальный – 2 ед.
Воздуховод назофарингеальный – 2 ед.
Ларингеальная маска (с мешком «Амбу») – 1 ед.
Набор для коникотомии – 1 ед.
IV
Лоперамид 2 мг – 20 таб.
Уголь активированный 250 мг – 60 таб.
Энтеросгель паста 225 г – 1 уп.
Гевискон – 24 таб.
Акупан-Биокодекс р-р 2 мл – 15 амп.
Дексаметазон р-р 1мл – 10 амп.
Эуфиллин р-р 2.4% – 2 ампулы
Новокаин (0.25%) 200 мл – 1 фл.
Лидокаин 10% 2мл – 5 амп.
Спрей «Лидокаин» (10%) – 1 фл.
Адреналин 0.1% 1 мл – 2 амп.
Кларитин 10 мг – 10 таб.
Целебрекс 200 мг – 30 кап.
Но-шпа 40 мг – 64 таб.
Кагоцел – 30 таб.
Ацетилсалициловая кислота 500 мг – 20 таб.
Либексин 100 мг – 20 таб.
Нитроглицерин 0,5 мг – 40 таб.
Капотен 25 мг – 28 таб.
Тобрадекс (глазные капли с дексаметазоном и тобрамицином) – 1 фл.
Инокаин (глазные капли с анестетиком) – 1 фл.
Полидекса (капли ушные и для носа) – по 1 фл. каждого
Тизин 0,1% – 1 фл.
Мазь левомеколь – 1 ед.
Ципрофлоксацин 500 мг – 30 таб.
Амоксиклав 500 мг + 125 мг – 14 таб.
Цефтриаксон 1 г – 10 фл.
Метронидазол-Акос 100 мл – 1 фл.
Хлоргексидин 0,05% 100мл – 1 фл.
Галоперидол капли 30 мл – 1 фл.
Феназепам 1 мг – 10 таб.
Метоклопрамид 10 мг – 30 таб.
Аквабриз (Акватабс)
Шприцы (3 мл – 20 шт., 5 мл и 10 мл – по 5 шт.; 20 мл – 3 шт.)
V
Тонометр
Термометр цифровой
Пульсоксиметр
Набор хирургический (2 зажима, ножницы остроконечные, скальпель, пинцет, иглодержатель, шовный материал не рассасы-вающийся с атравматической иглой)
Фонарь (с синим светом)
Термическое одеяло – 3 шт.
Химические грелки – 10 шт.
Армированный скотч – 2 шт.
Эластичная шина SAM Splint II: 90 см – 2шт. (широких), 45
см – 1 шт., 23 см – 1 шт.
Tactical Traction Splint– 1 шт.
Носилки Phantom – 4 шт. (одни на четверку)
Носилки Foxtrot Litter – 2 шт. (одни на две четверки)
СПИСОК ИСПОЛЬЗУЕМЫХ ИСТОЧНИКОВ
- Ровенских Д.Н., Усов С.А., Шмидт Т.В. Организация и тактика догоспитальной помощи раненым в бою в условиях современной войны, 2020 г.
- Смирнов А.А., Трошко И.В. Особенности комплектования аптечек бойцов группы специального назначения при автономных боевых действиях в горах, 2014 г.
- Смирнов А.А. Совершенствование индивидуального медицинского оснащения личного состава подразделений специального назначения, 2015 г.
- Истбридж Б. Анализ боевых травм военнослужащих СПЛА в период с 2001 по 2011 год, 2020 г.
- Бояринцев В.В., Дежурный А.И. Временная остановка кровотечений (история и инновации), 2015 г.
- Самохвалов И.М., Рева В.А., Денисов А.В., Телицкий С.Ю., Адаменко В.Н., Чуркин А.А., Юдин А.Б., Яблоков И.П. Сравнительная оценка безопасности и эффективности местных гемостатических средств в эксперименте, 2017 г.
- Евич Ю.Ю. Тактическая медицина современной иррегулярной войны, 2015 г.
- Эргашев О.Н., Махновский А.И., Давыденко В.В., Бражникова Е.Н., Забивалова Н.М., Гарибян Н.Э. Опыт применения местного гемостатического средства для временной остановки наружных травматических кровотечений при оказании скорой медицинской помощи, 2017 г.
- Гуманенко Е.К., Самохвалов И.М. Военно-полевая хирургия локальных войн и вооруженных конфликтов, 2011 г.
- Горобец Е.С., Феоктистов П.И. Волювен — коллоидный плазмозаменитель в лечении массивной операционной кровопотери при онкологических операциях, 2017 г.
- Шаповалов В.М., Овденко А.Г. Огнестрельный остеомиелит, 2000 г.
- Мирошниченко А.Г., Руксина В.В. Скорая медицинская помощь: краткое руководство, 2007 г.
- Клочков Н.Д. Анализ итогов работы в Афганистане, 1991 г.
14. Лобашев А.А. Лагерный ангел-хранитель: к 100-летию Челябинского врача, 2005 г.
15. Смирнов А.А. — Тактическая медицина, 2020 г.
Атлас первой медицинской помощи в условиях проведения боевых действий
Как показывает боевой опыт, время огневого контакта противодействующих сторон редко превышает 3-4 часа, а зона боевых действий ограничена одним-двумя кварталами (100-200 метров) населенного пункта или 200-300 метрами автострады. Ограничения времени и пространства боевых действий делают возможным значительно сократить время эвакуации раненых непосредственно с поля боя в лечебное учреждение, что позволяет сохранить жизни бойцов с тяжелыми повреждениями.
Если уже с первых секунд раненому будет оказан необходимый минимум помощи, который позволит ему дожить до поступления в лечебное учреждение, то можно рассчитывать на значительное снижение потерь при проведении антитеррористических операций в условиях населенного пункта.
АНАЛИЗ ТИПИЧНЫХ СИТУАЦИЙ, КОТОРЫЕ ПРИВОДЯТ К БЕЗВОЗВРАТНЫМ ПОТЕРЯМ ИЗ-ЗА БЕЗДЕЙСТВИЯ ИЛИ БЕЗГРАМОТНОСТИ ЛИЧНОГО СОСТАВА
Первая ситуация
Раненый с ЧМТ в состоянии комы, лежа на спине, погибает от асфиксии и аспирации в течение 5-6 минут.
Действия: сделать «гражданский поворот» на живот через ось вытянутой руки для фиксации шейного отдела позвоночника.
Время исполнения с учетом оценки состояния раненого: не более 10-15 секунд.
Варианты исполнения: в положении лежа или положении стоя на коленях.
Вид помощи: только взаимопомощь.
Вторая ситуация
Ранение мягких тканей головы с признаками обильного кровотечения. Раненый может погибнуть в течение нескольких секунд от воздушной эмболии сосудов головного мозга или одного часа от невосполнимой потери крови.
Действия: произвести тампонаду раны куском материи или скаткой бинта. Зафиксировать тампон головным убором, скотчем или повязкой.
Время исполнения: не более 5 секунд.
Варианты исполнения: в положении лежа или сидя.
Вид помощи: самопомощь или взаимопомощь.
Третья ситуация
Обильное кровотечение из ран конечностей. Если кровотечение из бедренной артерии не остановлено в течение 2-3 минут, то раненые не выживают в 100% случаев.
Действия: пережать поврежденный сосуд выше раны кулаком с последующим наложением атравматичного кровоостанавливающего жгута по всем правилам наложения жгута при артериальном кровотечении. В случаях травматической ампутации фрагмента конечности пережать культю на 3-4 см выше ее окончания с дальнейшим наложением жгута. В случаях травматического отрыва конечности — произвести тугую тампонаду раны.
Время исполнения: не более 15-20 секунд.
Варианты исполнения: в положении лежа или сидя.
Вид помощи: взаимопомощь, возможна самопомощь.
Четвертая ситуация
Огнестрельное ранение шеи. Смерть в первые секунды наступает от воздушной эмболии в случае ранения яремных вен, или в течение нескольких минут в случаях ранения сонной артерии.
Действия: произвести тампонаду раны с прижатием сосудов большим пальцем через воротник одежды с последующей тампонадой бинтом и прижатия тампона жгутом.
Время исполнения: не более 5 секунд.
Варианты исполнения: в положении лежа или сидя.
Вид помощи: взаимопомощь, возможна самопомощь.
Решение проблемы: обучить каждого военнослужащего практическим навыкам тампонады раны шеи и наложения жгута при ранении шеи.
Пятая ситуация
Рефлекторная остановка сердца в случаях: воздействие ударной волны, удара в грудь, эмоциональных потрясений.
Время эффективного использования прекардиального удара не превышает 3-4 минут.
Действия: произвести удар кулаком по средней трети грудины.
Время исполнения: не более 3 секунд.
Варианты исполнения: в положении лежа или сидя.
Вид помощи: только взаимопомощь.
Шестая ситуация
Проникающее ранение грудной клетки. Смерть раненого в случаях извлечения из раны инородного предмета в течение нескольких секунд. Смерть от осложнений пневмоторакса, плеврогенного шока может наступить в течение часа.
Действия: пережать входное и выходное отверстия ладонями с последующим наложением ИПП или герметизирующих повязок.
Время исполнения: не более 20 секунд.
Варианты исполнения: в положении лежа или сидя.
Вид помощи: взаимопомощь, возможна самопомощь.
Оказание первой помощи в секторе обстрела.
В максимально сжатое время требуется оказать только тот минимальный объем помощи, который позволит раненому дожить до окончания боя или обеспечит жизнеспособность во время его транспортировки в укрытие.
Именно в этой ситуации подготовка личного состава требует жесткого выполнения алгоритма навыков оказания первой помощи с соблюдением собственной безопасности и четкого выполнения норматива времени до одной секунды. Как показывает опыт занятий с лучшими спецподразделениями МВД, требуется не менее 15-20 попыток выполнения каждой манипуляции для доведения навыков ее исполнения до уровня профессионального автоматизма, когда боец не теряя времени на осмысление техники выполнения той или иной манипуляции, решает вопрос наиболее рациональных действий с учетом поставленной боевой задачи.
Оказание первой помощи в укрытии.
Во временном укрытии норматив оказания первой медицинской помощи для подготовки раненогок транспортировке на следующий этап эвакуации не должен превышать 4-х минут.
Выполнение установленного норматива возможно только при условии согласованности действий бойцов при осмотре раненого, проведении комплекса сердечно-легочной реанимации, наложении повязок на раны и внутривенного введения растворов.

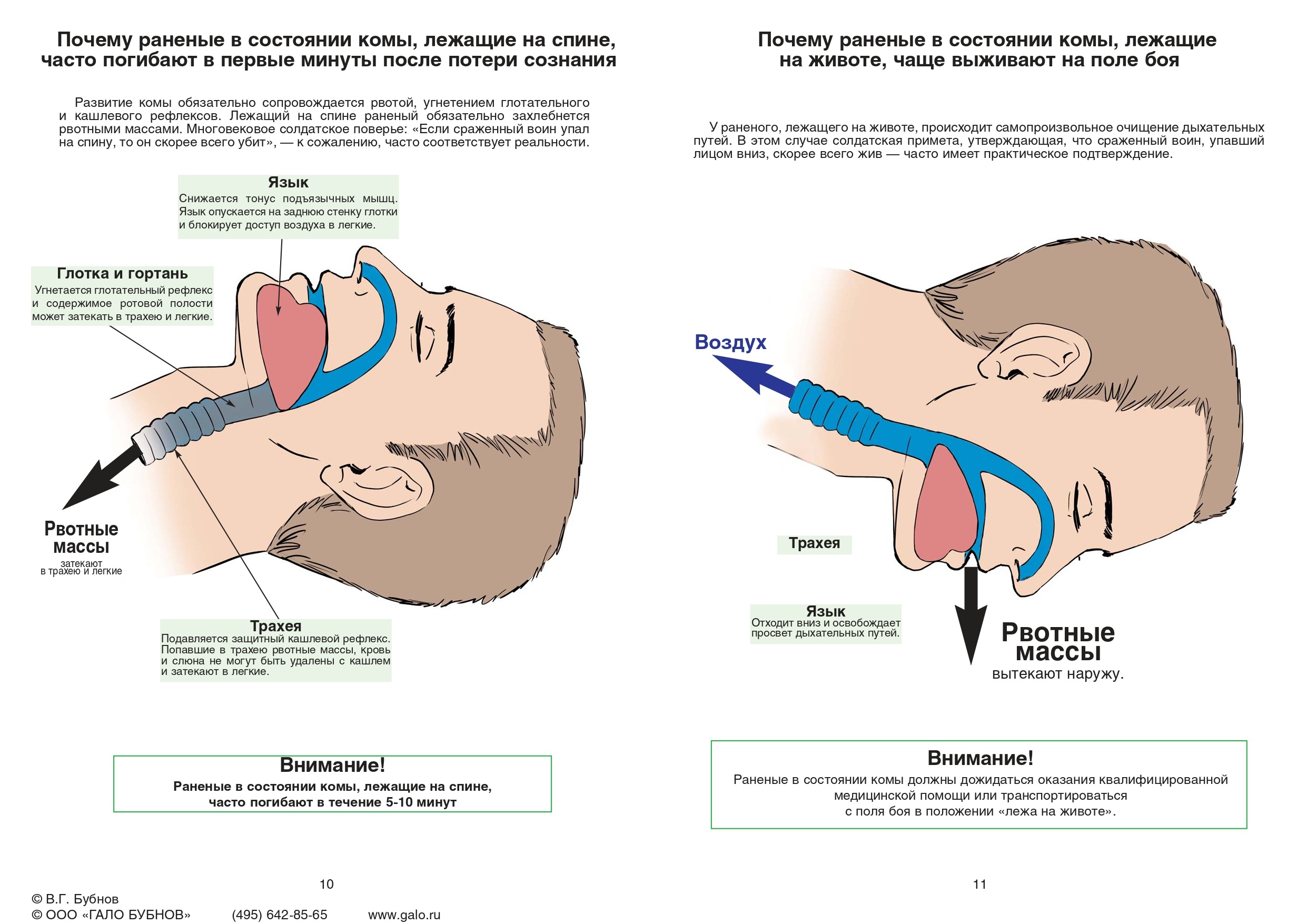






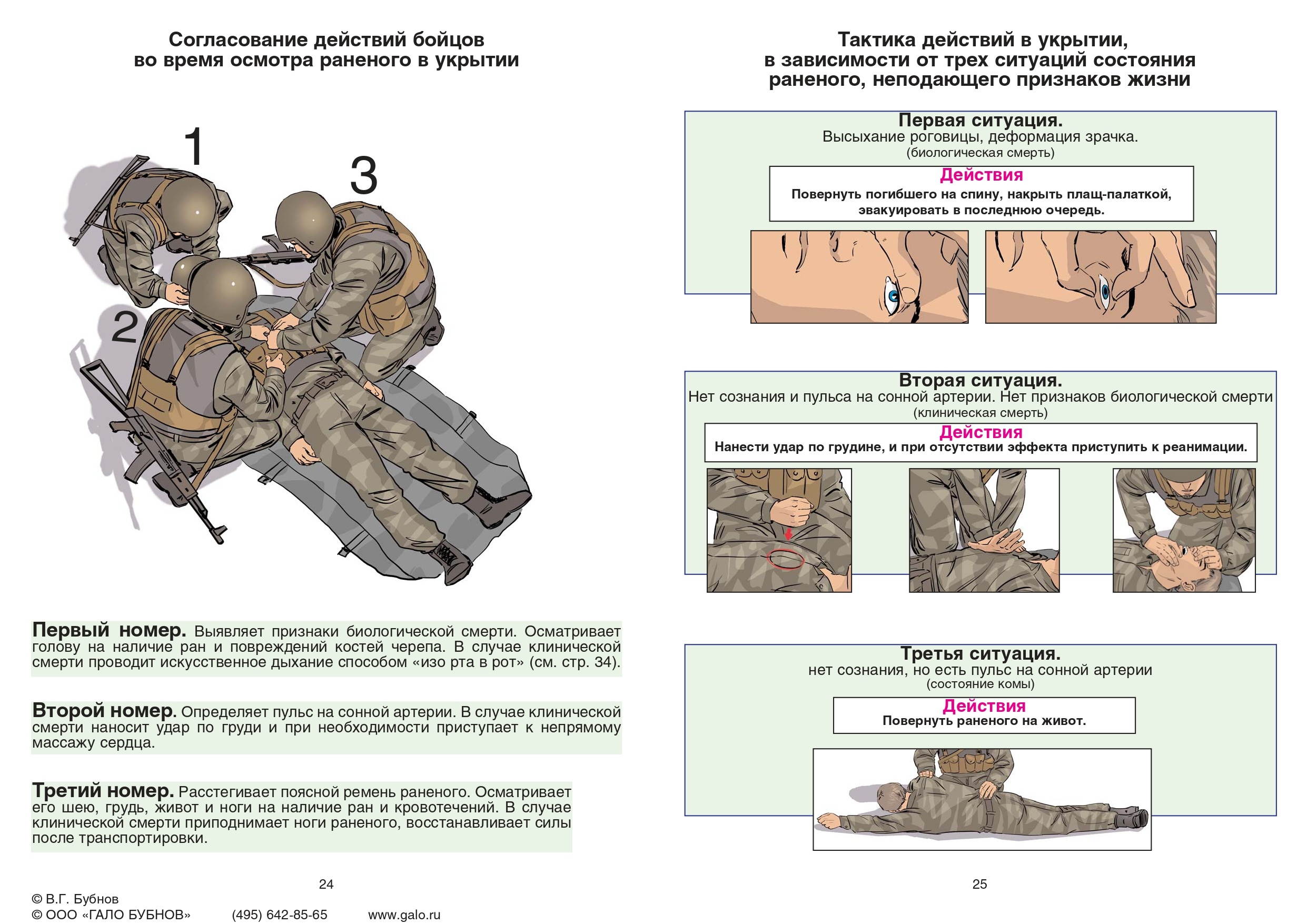

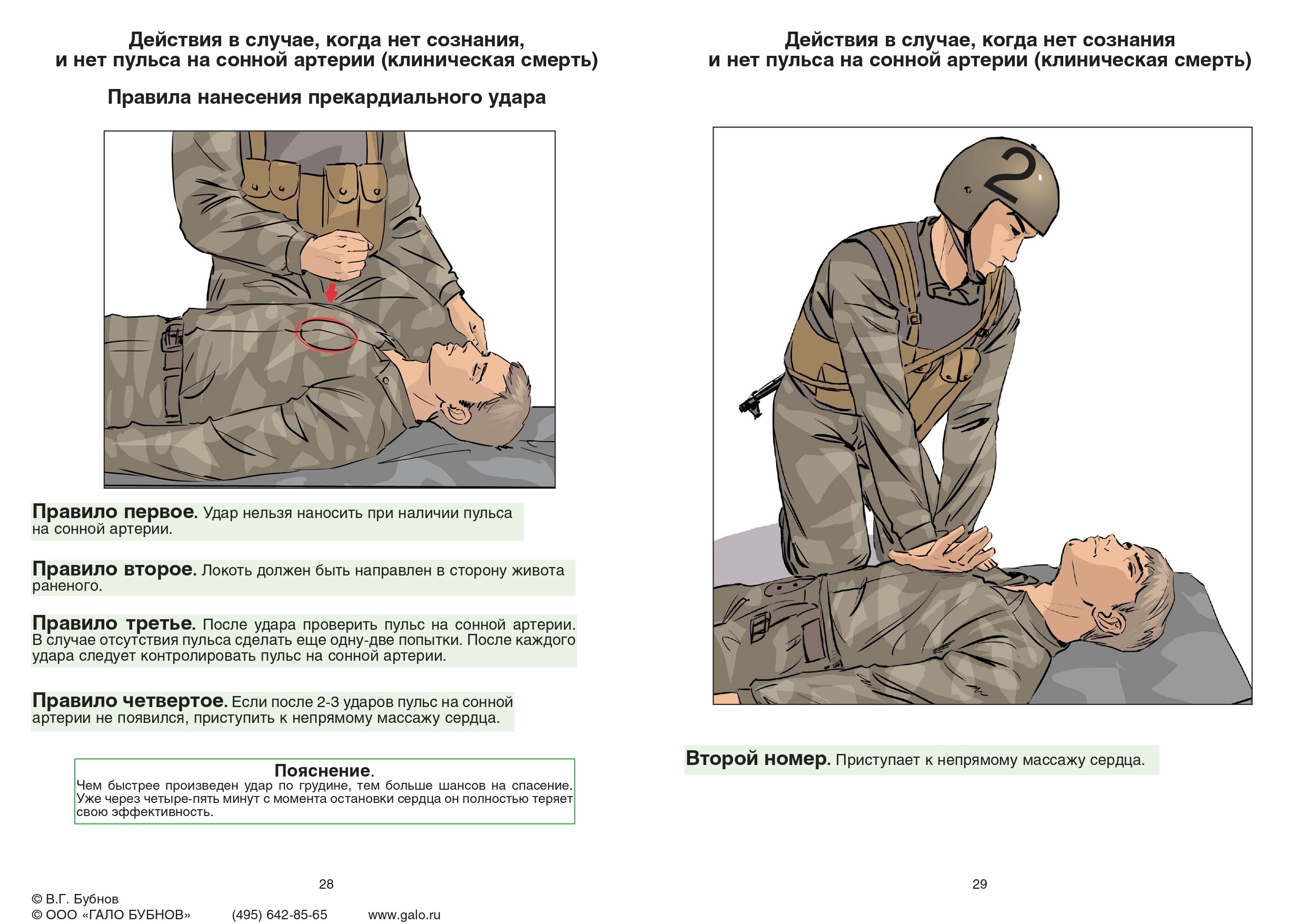
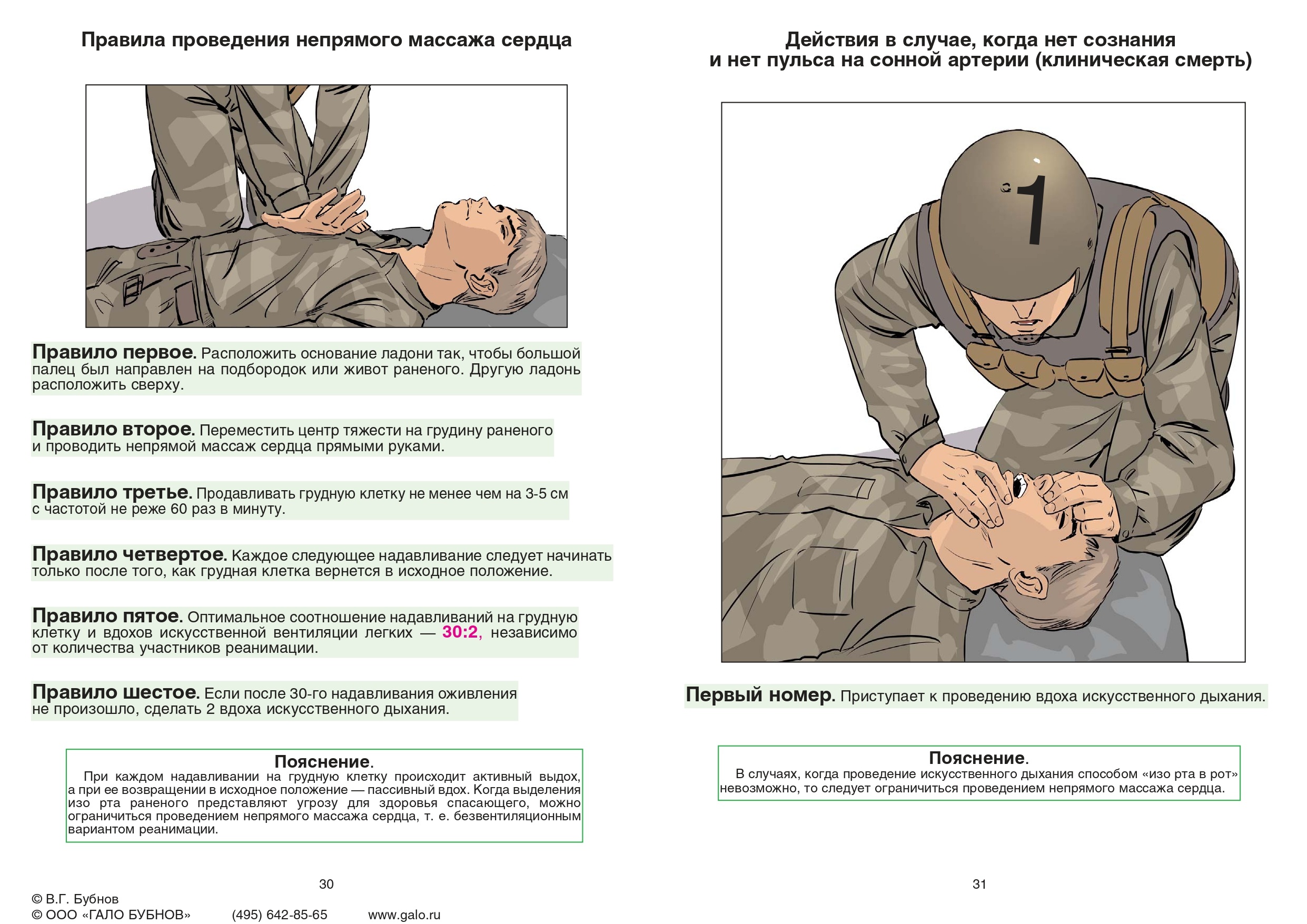
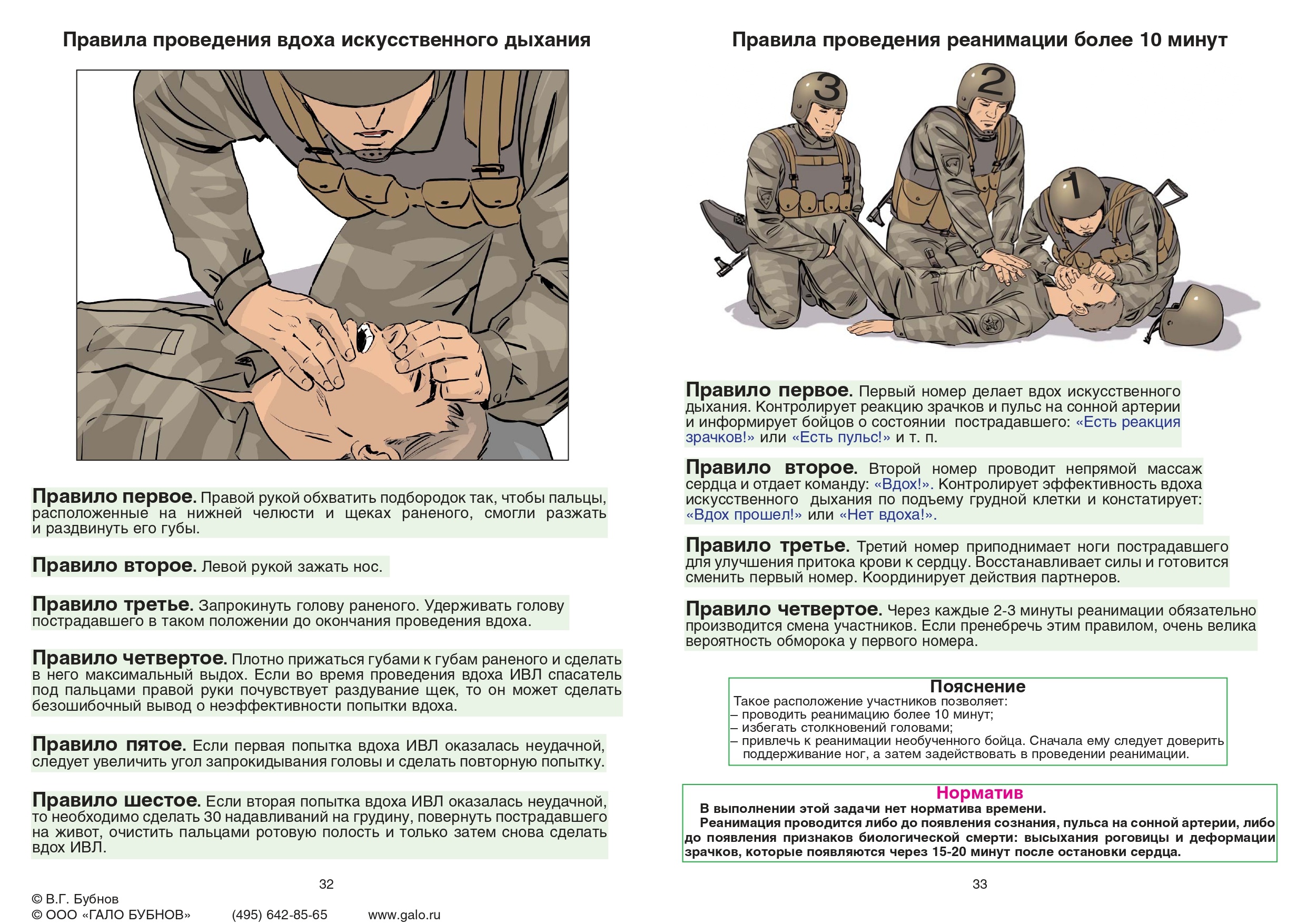
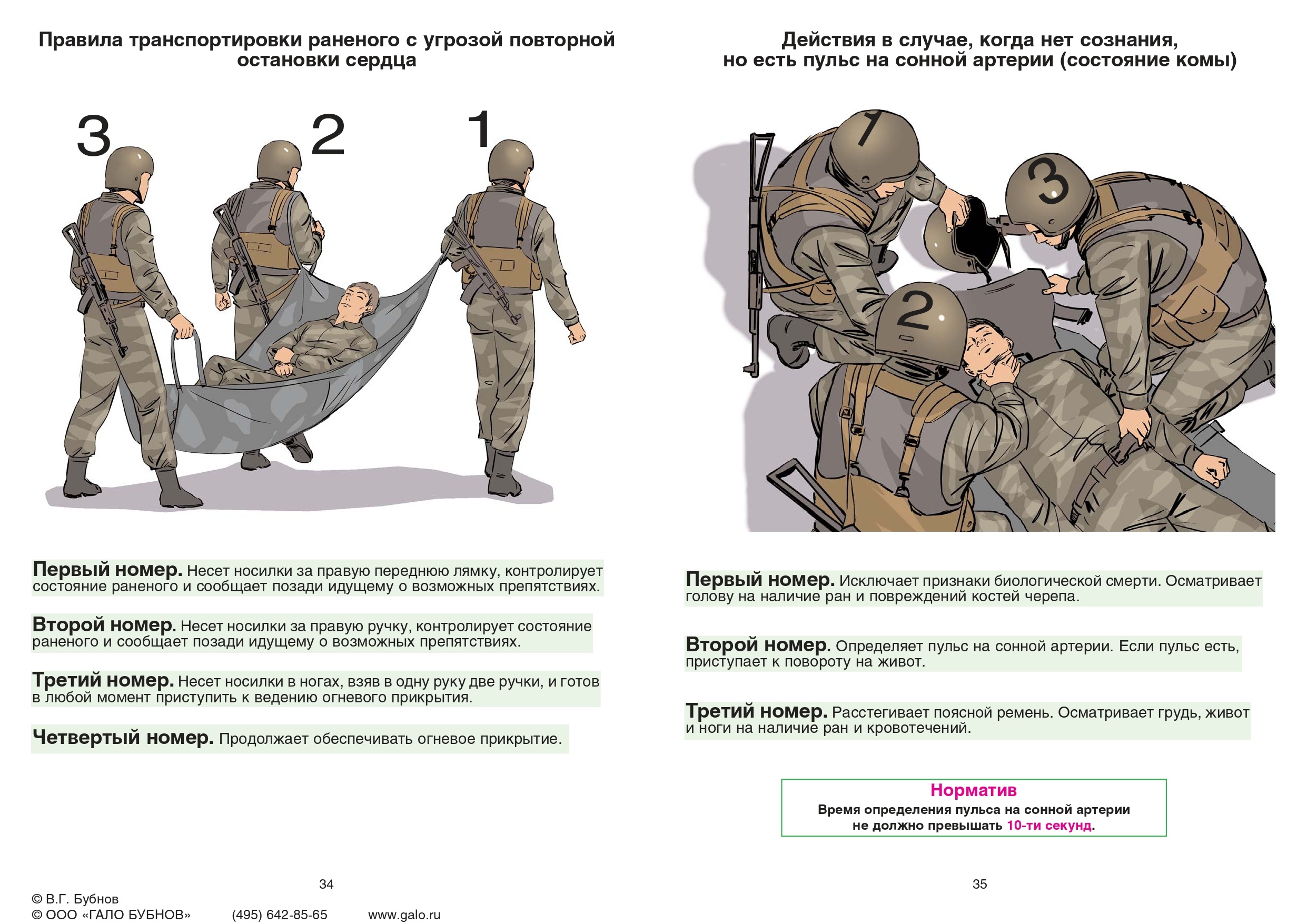

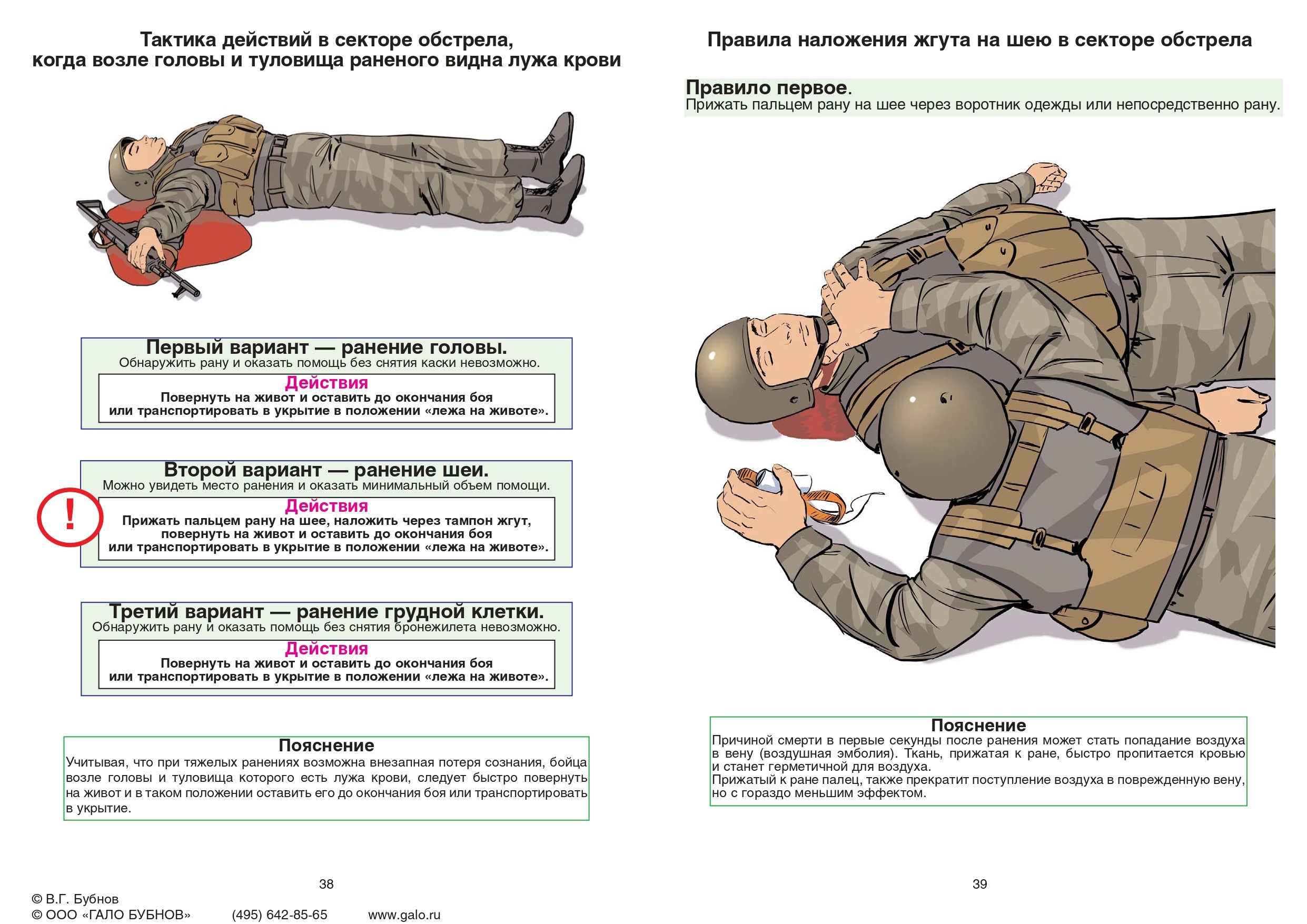



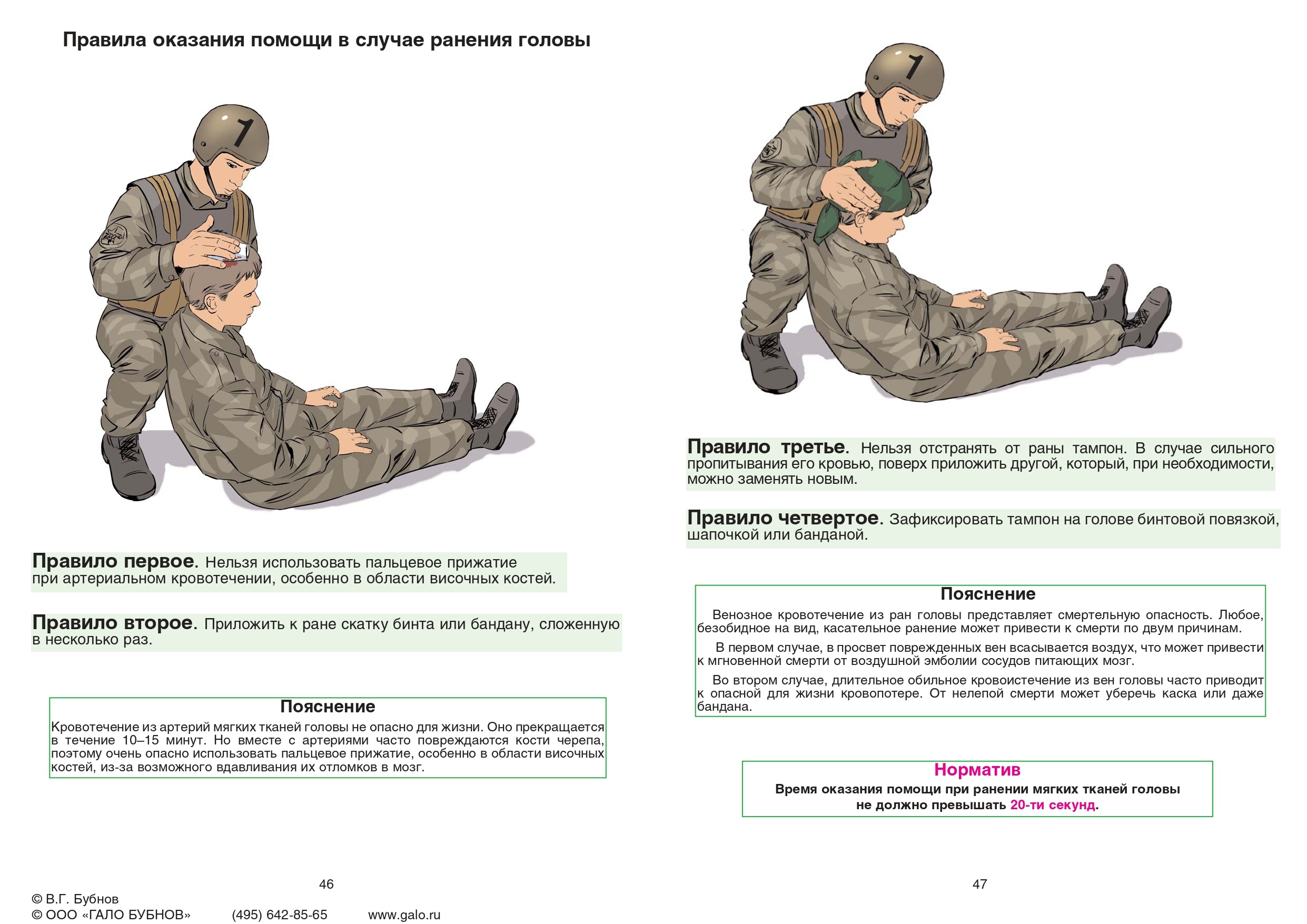

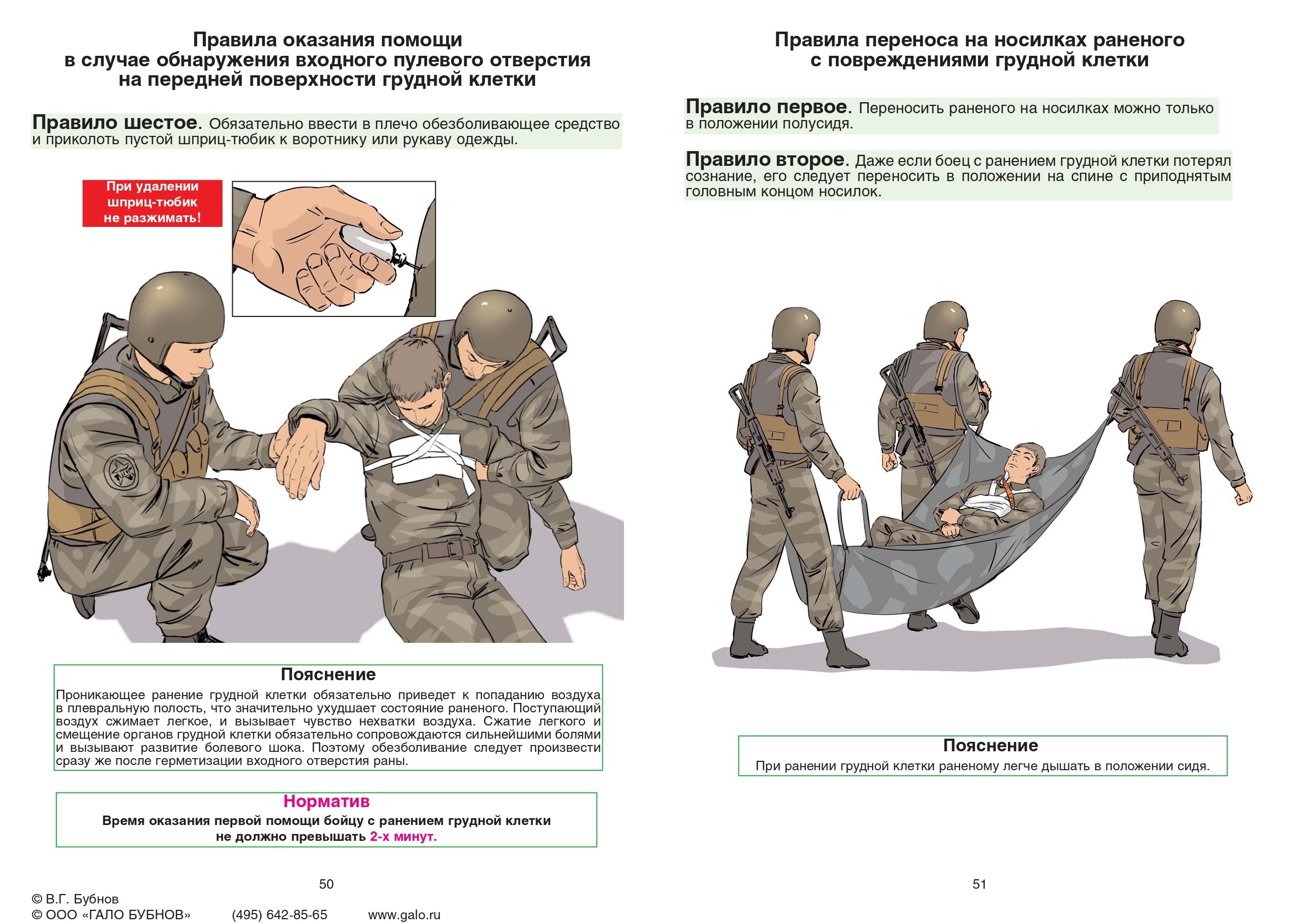
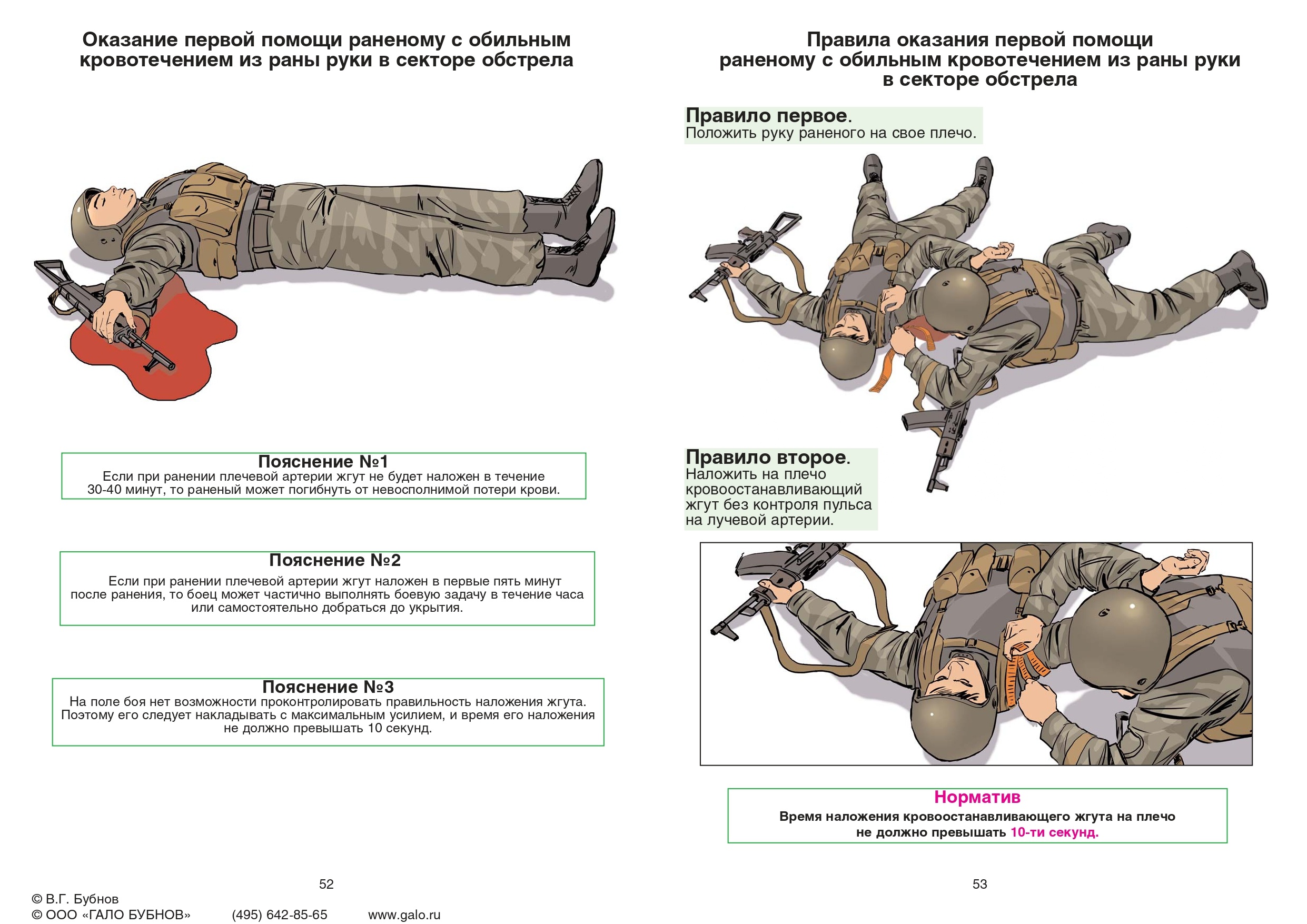

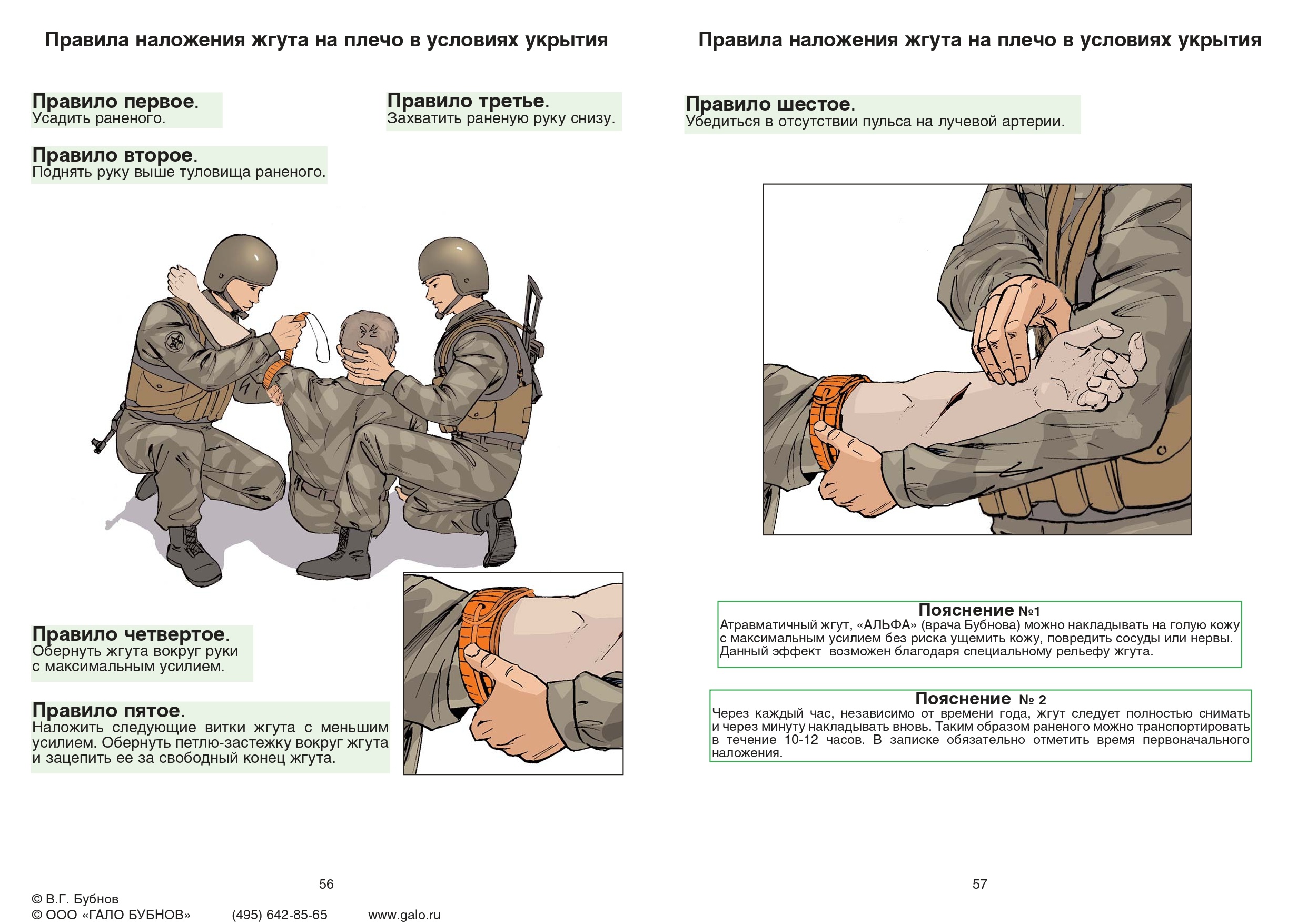

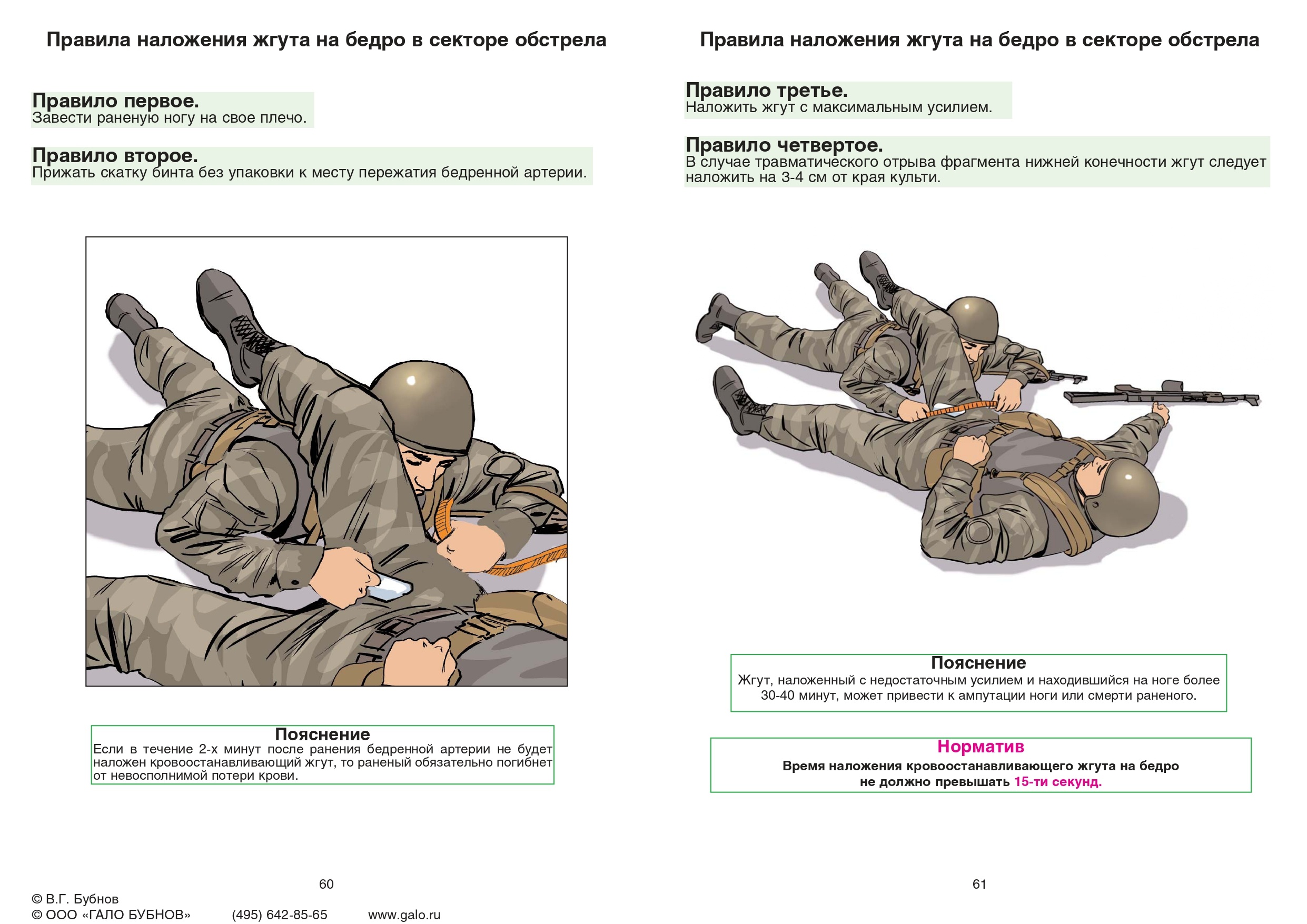
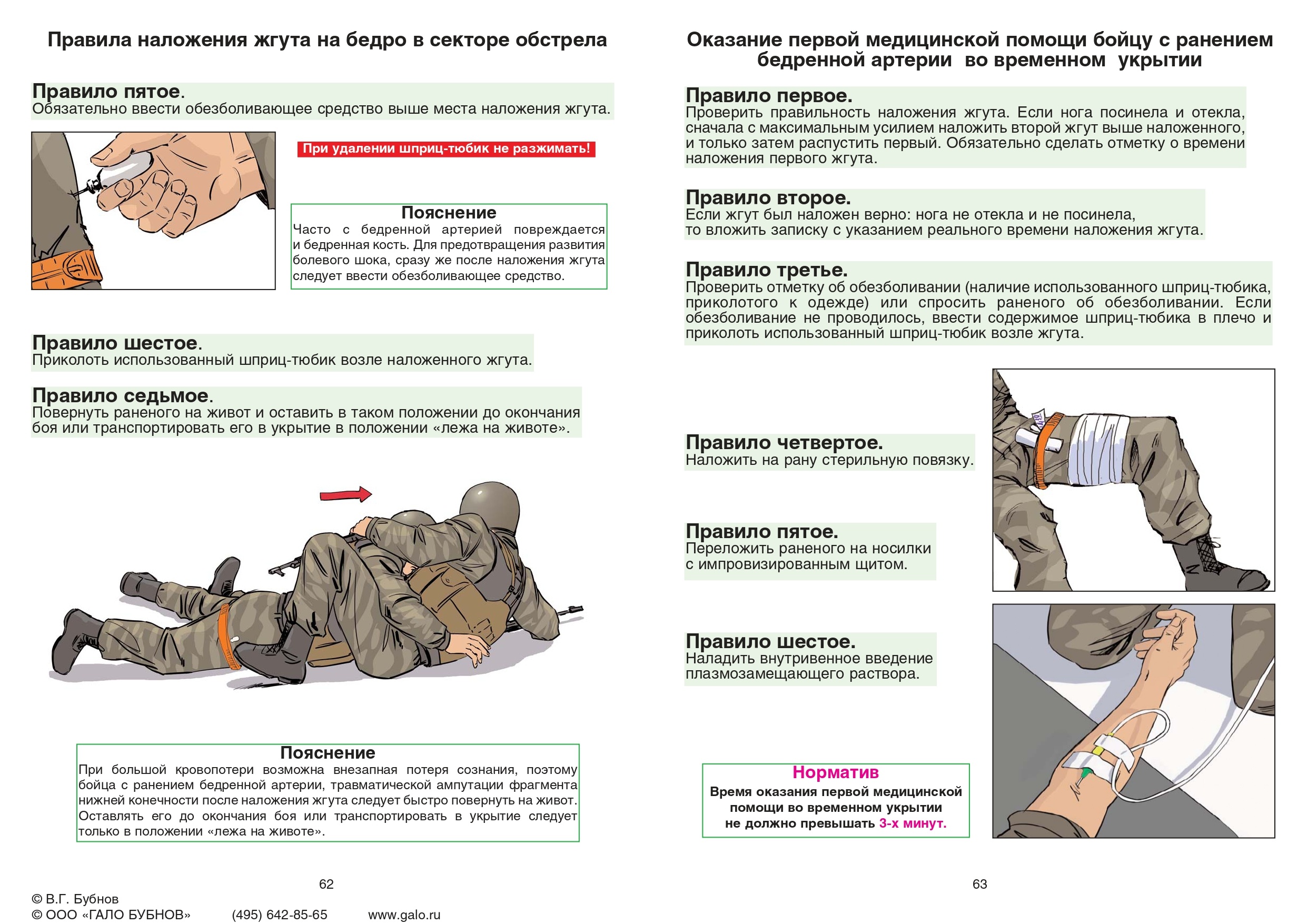

Источник:
В.Г. Бубнов, Н.В. Каташинский — «Атлас первой помощи в условиях проведения антитеррористических операций»