Довольно тяжелым и при этом самым распространенным заболеванием опорно-двигательного аппарата является межпозвоночная грыжа. Ее суть заключается в том, что из-за определенных факторов фиброзное кольцо, словно, выпячивается и затем разрывается. Во время разрыва все содержимое межпозвоночного диска попадает в канал позвоночника и начинает давить на корешок нерва.
Так как самая весомая нагрузка на позвоночник приходится на поясничный отдел, именно там чаще всего располагается грыжа. Намного реже можно встретить данную проблему в шейном или грудном отделах позвоночника. Наиболее часто изменения в поясничном отделе встречаются в возрасте от 20 до 50 лет, при этом некоторые пациенты поначалу даже не знают о своем заболевании, пока симптомы не начинают усиливаться.
Причины грыжи
Проблемы с позвоночником могут возникнуть совершенно неожиданно, поскольку симптомы проявляются не сразу.
Как правило, самые частые причины межпозвоночной грыжи — это нарушение в организме обменных процессов, повреждение позвоночника, проблемы с осанкой, перенесенные заболевания.
Также можно выделить:
- Влияние полученной травмы падение на спину, получение удара в область позвоночника.
- При наличии остеохондроза грыжа может появиться при подъеме сильных тяжестей.
- Избыточная масса тела, превышающая норму. Это создает дополнительную нагрузку на межпозвоночные диски.
- Резкий поворот туловища в сторону.
- Врожденные или приобретенные искривления позвоночника.
Симптомы грыжи
Вызванные проблемой с позвоночником, симптомы грыжи довольно разнообразны. Неизменным моментом является наличие боли в пояснице. Пока грыжа маленькая, боли проявляются периодически, но с её ростом они приобретают постоянный характер. К другим симптомам относятся:
- Ишалгия – ощутимые боли стреляющего характера.
- Ограниченная подвижность в поясничном отделе.
- Ощущение слабости, сильного покалывания в одной или обеих ногах.
- Возможно нарушение стула и мочеиспускания, импотенция.
Виды межпозвонковых грыж
По объемам выпячивания:
|
По направлению:
|
 По месту локализации:
По месту локализации:
- Грыжа поясничного-крестцового отдела (65%) — касается 5-и позвонков поясницы (L), является наиболее распространенной ввиду большой нагрузки на этот отдел, может вызывать паралич в запущенных стадиях.
- Грыжа шейного отдела (31%) — характеризуется болью в руке, направление которой зависит от локализации грыжи, опасна возможностью ухудшения внимания, перекрытия позвоночной артерии, слабости мышц;
- Грыжа грудного отдела (4%) — характеризуется болями в области грудного отдела, сложностью с выпрямлением спины, возникает у людей старше 35-40 лет и при травмах;
Методы лечения
Прежде чем начинать лечение межпозвоночной грыжи, необходимо провести диагностику. Специалисты выясняют, как долго наблюдались симптомы, в каких случаях усиливается боль. После обследования больному будет назначено эффективное лечение, которое принесет позитивный результат уже после первых процедур. Оно может включать в себя:
- Иглоукалывание — снимает болевые симптомы, заживляет ткани, снимает воспаление.
- Рефлексотерапия — точечный массаж, снимающий напряжение, улучшающий работу нервных окончаний, стимулирует восстановление суставов и тканей.
- Фармакопунктура — лечение проходит с помощью введения микродоз гомеопатических средств.
- Мануальная терапия — вытяжение позвоночника, растягивание связок, мышц, эластических тканей позвоночника, помогающее снизить межпозвонковое внутрисуставное давление.
- Кинезиотерапия – преодоление болевых ощущений с помощью специальных физических упражнений.
- Цзю-терапия – воздействие на акупунктурные точки, связанные с внутренними органами и системами.
- Тракационная методика — особые манипуляции, приводящие к высвобождению поврежденного позвонка и фиксации межпозвоночного диска в естественном положении.
В определенных случаях добавляют лечение фармакологическими препаратами, что в сочетании с восточными методиками дает более быстрый и стойкий результат.
Эффективные восточные методы позволяют существенно снизить дозировку принимаемых фармацевтических препаратов, а в некоторых случаях полностью от них отказаться.
https://clinica-paramita.ru/diseases/oda/mezhpozvonochnaya-gryzha/ — link
Сначала – обследование
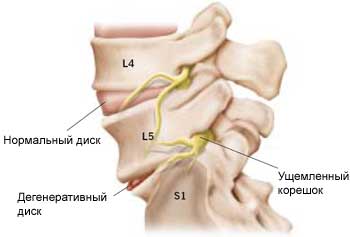
 Грыжа появляется, когда диск разрушается и его содержимое выпячивается в просвет позвоночного канала, при этом защемляя нервные корешки и вызывая воспаление и отек тканей. Это и вызывает боль в пояснице.
Грыжа появляется, когда диск разрушается и его содержимое выпячивается в просвет позвоночного канала, при этом защемляя нервные корешки и вызывая воспаление и отек тканей. Это и вызывает боль в пояснице.
Однако у нее могут быть другие причины: перелом или смещение позвонка, артроз тазобедренных суставов, гинекологические и даже онкологические заболевания.
Поэтому если боль сохраняется больше двух-трех недель (по статистике, у 70% людей она проходит за этот срок), важно обратиться к хирургу-ортопеду или невропатологу.
Если врач заподозрит наличие грыжи диска, то назначит рентген поясничного отдела позвоночника (в прямой и боковой проекции) и МРТ.
В некоторых случаях для уточнения диагноза могут понадобиться и другие, более детальные исследования. Например, функциональные рентгеновские снимки или электромиография (ЭМГ).
Таблетки или операция?
 Первый этап лечения грыжи – как правило, медикаментозный. Больному назначаются нестероидные противовоспалительные препараты в таблетках, уколах или мазях. Также врач может прописать лечебную гимнастику (ЛФК) и физиотерапию – иглоукалывание, массаж, УВЧ, лечение ультразвуком, электричеством, магнитами, лазером. Благодаря этим методикам можно снять болевой синдром и уменьшить воспаление, хотя и не решить проблему кардинально. В некоторых случаях помогает мануальная терапия и остеопатия.
Первый этап лечения грыжи – как правило, медикаментозный. Больному назначаются нестероидные противовоспалительные препараты в таблетках, уколах или мазях. Также врач может прописать лечебную гимнастику (ЛФК) и физиотерапию – иглоукалывание, массаж, УВЧ, лечение ультразвуком, электричеством, магнитами, лазером. Благодаря этим методикам можно снять болевой синдром и уменьшить воспаление, хотя и не решить проблему кардинально. В некоторых случаях помогает мануальная терапия и остеопатия.
В 95% случаев при грыже межпозвонкового диска пациенту можно помочь без операции. Но при определенных симптомах уповать на помощь консервативного лечения бессмысленно. Это нарушения работы тазовых органов, онемение в ногах или невозможность управлять стопой. В таких случаях необходимы хирургические методы. Также прибегать к ним приходится, если обострения боли в пояснице происходят чаще трех раз в год или если острая боль в спине или ноге не снимается самыми сильными анальгетиками.
На заметку
Больше других столкнуться с межпозвонковой грыжей рискуют те, кто:
- регулярно проводит более 2 часов в день за рулем;
- сидит за компьютером более 4 часов в день;
- поднимает и переносит тяжести.
Боль моя, ты покинь меня
Операции по поводу межпозвонковой грыжи сегодня выполняются через небольшие, 2–3 см, отверстия или даже через прокол, длятся от 15 минут до часа. У каждой из них – свои строгие показания.
Лазерная вапоризация (или термодископластика) выполняется на ранних этапах недуга, при грыжах до 6 мм. На пояснице пациента, лежащего животом на операционном столе, под контролем рентгеновского аппарата фломастером проводится точная разметка. Затем под местной анестезией в ядро межпозвонкового диска хирург вводит иглу, через которую проходит световод, передающий лазерное излучение. Кончик иглы нагревается до 72 градусов, от чего ядро диска испаряется, а сам диск сокращается в размерах. В результате давление на корешки нервов исчезает и боли проходят.
На следующий день пациент выписывается домой. Вместо лазера также используют жидкость под высоким давлением.
Но, если уже все содержимое ядра межпозвонкового диска покинуло его оболочку и свободно перемещается внутри позвоночного канала, этот метод не подходит. Тут используется микрохирургическая дискэктомия по Каспару. Операция проводится под общим наркозом, микрохирургическими инструментами (разрез – не более 3 см).

Этим методом можно удалить грыжу диска, не нарушая целостности мышц и костей и не затрагивая нервные корешки. Если диск сильно разрушен, в ходе операции устанавливается силиконовый протез.
При этой операции не страдает опорно-двигательная функция, и поэтому уже на другой день человек может ходить. Но в течение трех недель ему рекомендуется носить полужесткий поясничный корсет.
Более сложная операция – традиционная дискэктомия – делается сегодня только в том случае, если у пациента была обнаружена нестабильность позвонков. Вмешательство проходит под общим наркозом и под контролем рентгеновского аппарата. Диск вынимается, на его место ставится динамический фиксатор. В больнице человек проводит неделю.
Через месяц после операции можно выходить на работу, через 6 недель – возвращаться к своим обычным нагрузкам.